I.H.M. Friesema, C.M. de Jager, W.K. van der Zwaluw, D.W. Notermans, C.A.M. van Heerwaarden, A.E. Heuvelink, A. van der Ende, L. Spanjaard en W. van Pelt Sinds 2005 bestaat een geïntensiveerde surveillance van Listeria monocytogenes in Nederland. Vanaf 2006 worden daarbij ook de resultaten van de voedselmonitoring door de Nederlandse Voedsel en Waren Autoriteit (NVWA (Nederlandse Voedsel- en Warenautoriteit)) betrokken. Sinds december 2008 is listeriose opgenomen in de lijst van meldingsplichtige ziekten. In dit artikel worden de resultaten beschreven over 2010 waarin 77 patiënten met listeriose gemeld werden bij het RIVM via de aangifte en/of door het insturen van een isolaat. Vier patiënten waren zwanger ten tijde van de Listeria-infectie, één kindje is overleden. Daarnaast zijn 13 volwassenen overleden. De incidentie in 2010 was 4,7 ziektegevallen per miljoen inwoners, wat ver-gelijkbaar is met 2009.
Listeriose is een voedseloverdraagbare ziekte veroorzaakt door de bacterie Listeria monocytogenes. Deze bacterie komt veel voor in onze leefomgeving en kan overleven en groeien onder diverse, voor andere voedselpathogenen ongunstige, omstandigheden, zoals bij koelkasttemperatuur, hoge zoutconcentraties en lage pH. Listeriose kan leiden tot ernstige ziektebeelden, zoals meningitis en sepsis, en sterfte. (1-3) Vooral ouderen, mensen met een lage weerstand, pasgeboren baby’s en zwangere vrouwen ontwikkelen een infectie na besmetting met L. monocytogenes. (2, 4, 5) Bij gezonde personen verloopt een Listeria-infectie meestal mild en gaat dan vanzelf over na symptomen als gastro-enteritis en koorts. (3, 6, 7) Geschat wordt dat zwangere vrouwen een twintig keer hogere kans op ziekte hebben, en hoewel bij hen een Listeria-infectie meestal asymptomatisch verloopt of een mild, griepachtig ziektebeeld geeft, kan de infectie leiden tot spontane abortus, doodgeboorte, vroeggeboorte of ernstige neonatale ziekte. (2, 3, 6, 8) In de afgelopen jaren was de incidentie van listeriose in Nederland 3-5 per miljoen inwoners, overeenkomstig de gemiddelde incidentie gerapporteerd binnen Europa. (9)
Methode
In de Wet publieke gezondheid is listeriose meldingsplichtig als L. monocytogenes is geïsoleerd uit feces, bloed of liquor of (in geval van een zwangerschap) uit materiaal van een foetus, doodgeboren kind, pasgeboren kind of de moeder. In het kader van de wet behoren medisch microbiologische laboratoria elke positieve kweek van
L. monocytogenes te melden aan de regionale GGD (Gemeentelijke Gezondheidsdienst). De GGD’en nemen vervolgens contact op met de patiënt of naasten van de patiënt en nemen een korte vragenlijst af over medische achtergrond, klinisch beloop en blootstelling aan mogelijke risicofactoren in de 30 dagen voor het begin van de klachten. Daarna worden deze gegevens via de webapplicatie Osiris verzameld bij het RIVM.
Daarnaast wordt de laboratoria gevraagd Listeria-isolaten van patiënten met meningitis of sepsis te sturen naar het Nederlands Referentielaboratorium voor Bacteriële Meningitis (NRBM (Nederlands Referentielaboratorium voor Bacteri?le Meningitis)), waarna het NRBM de stammen doorstuurt naar het RIVM voor nadere typering. Isolaten van patiënten met andere klinische vormen van listeriose kunnen door de laboratoria rechtstreeks naar het RIVM worden gestuurd. Op het RIVM worden de isolaten getypeerd met serotypering en pulsed-field gelelectroforese (PFGE (pulsed-field gel electroforese)). Isolaten worden op basis van beide typeringen onderzocht op clusters. Clusteranalyse van de fingerprints wordt uitgevoerd met het softwarepakket BioNumerics® (Applied Maths, Sint-Martens-Laten, België) met als doel het identificeren van gerelateerde patiënten en de mogelijke bron van infectie. Isolaten met minimaal 85% overeenkomstige fragmenten bij gebruik van het restrictie-enzym AscI worden ingedeeld in dezelfde Asc-I-groep en bij 100% identieke fragmenten krijgen deze isolaten ook hetzelfde Asc-I-type. Verder worden isolaten met tenminste 95% overeenkomstige fragmenten bij gebruik van het restrictie-enzym Apa-I, in hetzelfde Apa-I-cluster ingedeeld. De nVWA onderzoekt jaarlijks diverse soorten risicovolle voedingsmiddelen op L. monocytogenes in het kader van handhaving dan wel signalerend onderzoek en ook naar aanleiding van meldingen van voedselinfecties en klachtenonderzoek. De serotypen en clusters van de voedselisolaten zijn op basis van PFGE vergeleken met die van de patiëntisolaten.
Sinds juli 2008 wordt elke 4 maanden een vragenlijst met vergelijkbare vragen als in de standaardvragenlijst voor de patiënt, naar telkens een nieuwe aselekte steekproef van controlepersonen gestuurd. De adressen zijn afkomstig uit de gemeentelijke basisadministraties (GBA (bevolkingsregister)) van 38 gemeenten verspreid over Nederland. In totaal zijn er in 2010 360 controlevragenlijsten teruggekomen (respons 35,2%). Vanwege de leeftijdsverdeling van de patiëntengroep zijn alleen personen van 19 jaar en ouder in de analyse betrokken. Van de controlevragenlijsten bleven er op basis van de leeftijdsgrens 310 personen over. Gegevens uit de vragenlijst van de 3 zendingen in 2010 (februari, juni, oktober) zijn vergeleken met de antwoorden uit de vragenlijsten van de patiënten met listeriose.
Resultaten
Aantal gerapporteerde ziektegevallen en demografische kenmerken
In 2010 werden 77 patiënten gerapporteerd met een infectie met L. monocytogenes. Dit komt overeen met een incidentie van 4,7 ziektegevallen per miljoen inwoners in Nederland. Zesenzestig patiënten werden gemeld via Osiris (van 50 werd ook een isolaat naar het RIVM gestuurd) en van 11 patiënten was alleen een isolaat ingestuurd. Vier patiënten waren zwanger ten tijde van de Listeria-infectie: drie kindjes werden levend geboren, van wie een alsnog is overleden en van één zwangerschap is de uitkomst onbekend. Van 65 patiënten was bekend of ze waren overleden, wat het geval was voor 13 volwassenen (20%) in de leeftijd tussen 60 en 89 jaar, mediaan 75 jaar. De mediane leeftijd van alle patiënten was 70 jaar (19-104 jaar), 81% was 50 jaar of ouder en 70% van de patiënten was man. De incidentie per leeftijdsgroep is weergegeven in figuur 1.
Figuur 1 Incidentie van listeriose in 2008-2010 per leeftijdsgroep (zwangerschapsgerelateerd onder leeftijd van de moeder)
Gegevens over klinisch beeld en risicofactoren
Meningitis (29%) was het meest voorkomende ziektebeeld, gevolgd door sepsis (21%) en maagdarminfectie (20%). Longontsteking (8%) en encefalitis (6%) kwamen minder vaak voor en endocarditis werd in 2010 niet gemeld. Bij een van de zwangere patiënten werd een maagdarminfectie geconstateerd,
2 moeders waren zelf niet/nauwelijks ziek geweest en van de vierde moeder zijn geen verdere gegevens bekend.
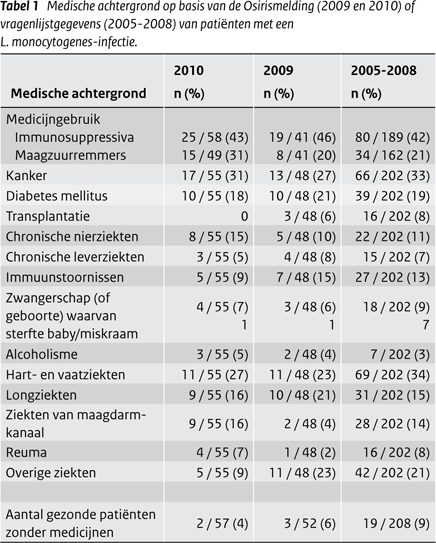
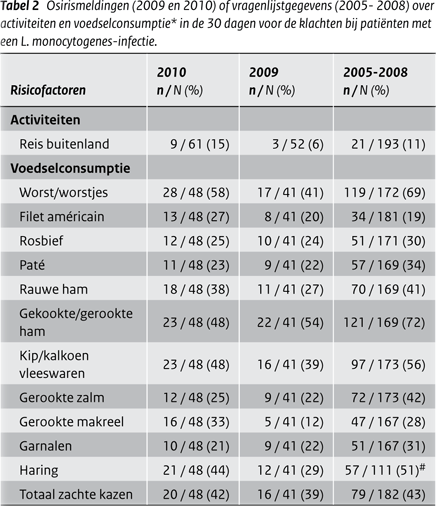
Van 58 patiënten was informatie beschikbaar over de medische voorgeschiedenis. Immunosuppressiva werden in 2010 door 43% van de patiënten gebruikt en 31% slikte maagzuurremmers. (Tabel 1) Kanker (31%) en hart- en vaatziekten (27%) waren de meest voorkomende onderliggende ziekten. Twee patiënten (4%) waren voorheen gezond en gebruikten geen immunosuppressiva of maagzuurremmers. De meeste patiënten meldden worst, gekookte of gerookte ham of kip- of kalkoenvleeswaren te hebben gegeten. (Tabel 2)
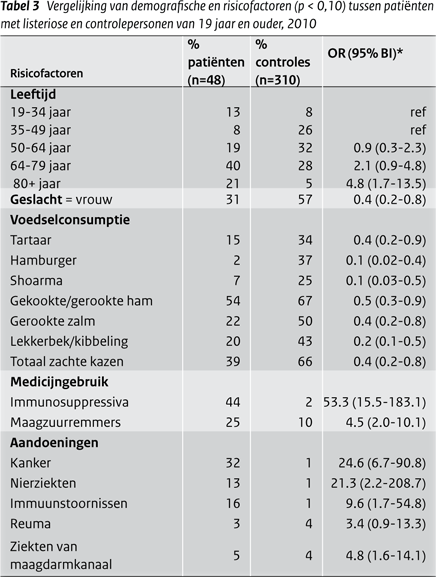
Een vergelijking van de medische voorgeschiedenis en de risicofactoren met de controlepersonen laat zien dat de mogelijk risicovolle voedingsproducten even vaak en een aantal zelfs minder vaak werden gegeten door de patiënten met listeriose. (Tabel 3) Gebruik van immunosuppressiva, maar ook maagzuurremmers zijn wel duidelijke risicofactoren voor het krijgen van listeriose. Ook personen met kanker of nierziekten, en in mindere mate personen met immuunstoornissen, maagdarmziekten of reuma lopen een verhoogd risico op het krijgen van listeriose.
Serotypering van patiënt- en voedselisolaten
Het RIVM ontving isolaten van 61 patiënten voor bevestiging en nadere typering. Het waren voornamelijk isolaten uit bloed (74%) en liquor (25%).Van deze patiënten bleek 56% geïnfecteerd met L. monocytogenes-serotype 4b en 36% met serotype 1/2a. Bij 3 patiënten (5%) werd serotype 1/2b en bij 2 patiënten (3%) werd type 1/2c gevonden.
De Nederlandse Voedsel en Waren Autoriteit (NVWA (Nederlandse Voedsel- en Warenautoriteit)) trof in 2010 in 114 voedselmonsters L. monocytogenes aan, waarbij in totaal 127 isolaten getypeerd werden: 74 isolaten uit 70 vismonsters, 34 isolaten uit 27 monsters vleeswaren, 16 isolaten uit 14 vleesmonsters en 3 isolaten uit 3 monsters salade met vis. Het serotype was bekend voor 84 van de 127 isolaten, met 1/2a (50%) als belangrijkste, gevolgd door serotype 1/2c (19%), 4d (14%), 1/2b (10%), 3a (5%) en 4b (2%).
Clusteranalyse
Met PFGE van patiëntisolaten werden 10 clusters geïdentificeerd. Voor 8 clusters bestaande uit 2 (5 clusters), 3 (1 cluster) of 4 patiënten (2 clusters) was een epidemiologische relatie tussen de patiënten minder waarschijnlijk vanwege de grote tijdsintervallen (> 1,5 maand) tussen de eerste ziektedagen en/of de grote geografische spreiding van de woonplaatsen van de patiënten, of ontbrak er informatie over blootstelling aan bekende risicofactoren. Binnen het negende cluster (4 patiënten) lagen de eerste ziektedagen binnen een periode van 3 maanden met tussenpozen van 14 tot 45 dagen. Eén van de patiënten was in het buitenland geweest, maar een duidelijke regionale clustering en/of voedselproduct was er niet. Het laatste cluster valt met 10 patienten op door zijn grootte. Twee van hen hadden januari als eerste ziekte-dag, de overigen waren in de maanden juli tot en met november ziek met per maand 1 of 2 patiënten. Er was geen regionale clustering, 2 patiënten waren in het buitenland geweest en er kwamen geen gemeenschappelijk voedingsmiddelen uit de vragenlijst.
Op basis van clustering met behulp van PFGE in combinatie met de serotypering, werd achtmaal (verschillende) overeenkomsten gevonden tussen patiënt- en voedselisolaten waarbij in totaal 19 patiënten betrokken waren. Bij 1 overeenkomst (1 patiënt) had de patiënt haring gegeten en was L. monocytogenes in haring aangetroffen. Bij een andere overeenkomst (2 patiënten) was de betreffende L. monocytogenes gedurende het hele jaar in verschillende voedselproducten gevonden. Bij 5 overeenkomsten (15 patiënten) was er geen overeenkomst tussen de gemelde consumptie van voedingsmiddelen en de voedingsmiddelen waarin L. monocytogenes aangetroffen was. Bij de laatste overeenkomst (1 patiënt) was er geen informatie over gebruikte voedselproducten.
Discussie
In 2010 werden 77 patiënten met listeriose gerapporteerd, waarvan 50 officieel gemeld én in het laboratorium bevestigd. De totale gerapporteerde incidentie komt daarmee op 4,7 ziektegevallen per miljoen inwoners. Dit is vergelijkbaar met 2009 (4,8 per miljoen), waarmee de lichte afname die gezien werd in de afgelopen jaren, in 2006 en 2007 was de incidentie 3,9-4,0 per miljoen en in 2008 3,2 per miljoen, niet lijkt te hebben doorgezet. De incidentie ligt wel nog onder de incidentie in het eerste jaar van de surveillance (2005: 5,8 per miljoen). (10, 11) Het sterftepercentage, voor zover bekend, onder gemelde patiënten met listeriose (exclusief zwangerschapsgerelateerde sterfte onder baby’s), is na een afname van 31% in 2006, naar 19% in 2007 en 12% in 2008, tot 8% in 2009, weer gestegen naar 20%. (10)
In 2010 was er een relatief groot cluster van 10 personen. Hoewel dit uitzonderlijk is, lijkt er geen gemeenschappelijke bron te zijn. Het ontbreken van een duidelijk epidemiologisch verband plus het feit dat dit type in 2009 ook al gezien werd in Nederland, duidt er meer op dat het hier gaat om een type dat goed stand weet te houden en zich weet te verspreiden. (12)
Het uiteindelijke risico voor de consument op listeriose wordt bepaald door de mate van contaminatie van het voedselproduct, de mogelijkheid tot groei van L. monocytogenes, de houdbaarheid, de temperatuur waarop het product bewaard is en de geconsumeerde hoeveelheid. (3, 13) L. monocytogenes wordt zelden in hoeveelheden boven de gestelde maximale hoeveelheid van 100 kolonievormende eenheden per gram in kant-en-klaar-voedsel aangetroffen. (14) Dit houdt in dat vooral producten die na aankoop lang zijn bewaard, ook al is dat in de koelkast, een risico vormen. Zoals de patiëntcontroleanalyse laat zien, geldt dit risico vooral voor mensen met gezondheidsproblemen. Het feit dat zij over het algemeen de risicoproducten minder eten dan de controlepersonen betekent waarschijnlijk dat zij hierover geïnformeerd zijn. Dit is een goede zaak en moet ook zeker blijven gebeuren. Daarnaast zouden zij ook informatie moeten krijgen over de wijze van bewaren en bereiden van risicovolle producten, zodat als ze deze producten eten, ze dit zo veilig mogelijk doen.
Sinds december 2008 is listeriose meldingsplichtig. Naast deze officiële meldingen worden de stammen voor typering naar het RIVM gestuurd. In 2009 was er van iets minder dan de helft van de patiënten zowel een officiële melding als een stam beschikbaar. In 2010 is dit gestegen naar 65%. Het percentage van stammen dat niet vergezeld ging van een officiële melding is van 30% in 2009 gedaald naar 14% in 2010. Dit betekent dat nog steeds niet alle laboratoria en/of GGD’en voldoen aan de meldingsplicht, maar dat dat deel wel kleiner wordt.
Wij bedanken alle GGD’en en medisch microbiologische laboratoria voor hun medewerking bij de verzameling van de patiëntgegevens en het insturen van isolaten, en alle patiënten voor hun medewerking bij het beantwoorden van de vragen onder vaak moeilijke omstandigheden. Ook willen we de mensen bedanken die de controlevragenlijst hebben ingevuld.
Auteurs
I.H.M. Friesema (1), C.M. de Jager (1), W.K. van der Zwaluw (1), D.W. Notermans (1), C.A.M. van Heerwaarden (2), A.E. Heuvelink (2), A. van der Ende (3), L. Spanjaard (3) en W. van Pelt (1)
- Centrum Infectieziektebestrijding, RIVM, Bilthoven
- Nederlandse Voedsel en Waren Autoriteit
- Afdeling Medische microbiologie, Nederlands Referentielaboratorium voor Bacteriële Meningitis, AMC (Academisch Medisch Centrum Amsterdam)
Correspondentie:
I.H.M. Friesema | ingrid.friesema@rivm.nl
Literatuur
- Doganay M. Listeriosis: Clinical presentation. FEMS Immunol Med Microbiol 2003;35(3):173-5.
- Kasper S, Huhulescu S, Auer B, et al. Epidemiology of listeriosis in Austria. Wiener Klinische Wochenschrift 2009;121(3-4):113-9.
- Todd ECD (Elektronisch cli?ntendossier), Notermans S. Surveillance of listeriosis and its causative pathogen, Listeria monocytogenes. Food Control 2011;22:1484-90.
- Gerner-Smidt P, Ethelberg S, Schiellerup P, et al. Invasive listeriosis in Denmark 1994-2003: A review of 299 cases with special emphasis on risk factors for mortality. Clin Microbiol Infect 2005;11(8):618-24.
- Goulet V, Hedberg C, Le Monnier A, De Valk H. Increasing incidence of listeriosis in France and other European countries. Emerg Infect Dis 2008;14(5):734-40.
- Swaminathan B, Gerner-Smidt P. The epidemiology of human listeriosis. Microbes Infect 2007;9(10):1236-43.
- Drevets DA, Bronze MS (Multiple Sclerose). Listeria monocytogenes: Epidemiology, human disease, and mechanisms of brain invasion. FEMS Immunol Med Microbiol 2008;53(2):151-65.
- Benshushan A, Tsafrir A, Arbel R, Rahav G, Ariel I, Rojansky N. Listeria infection during pregnancy: A 10 year experience. Isr Med Assoc J 2002;4(10):776-80.
- European Centre for Disease Prevention and Control. Annual epidemiological report on communicable diseases in Europe 2010. Stockholm: European Centre for Disease Prevention and Control, 2010.
- Friesema IHM, de Jager CM, van der Zwaluw WK, et al. Intensieve surveillance van Listeria monocytogenes in Nederland, 2009. Infectieziekten Bulletin 2011;22(2):67-71.
- Doorduyn Y, De Jager CM, Van Der Zwaluw WK, et al. Invasive Listeria monocytogenes infections in the Netherlands, 1995-2003. Eur J Clin Microbiol Infect Dis 2006;25(7):433-42.
- Fugett EB, Schoonmaker-Bopp D, Dumas NB, Corby J, Wiedmann M. Pulsed-field gel electrophoresis (PFGE) analysis of temporally matched Listeria monocytogenes isolates from human clinical cases, foods, ruminant farms, and urban and natural environments reveals source-associated as well as widely distributed PFGE types. J Clin Microbiol 2007;45(3):865-73.
- Scientific Opinion of the Panel on Biological Hazards on a request from the European Commission on Request for updating the former SCVPH opinion on Listeria monocytogenes risk related to ready-to-eat foods and scientific advice on different levels of Listeria monocytogenes in ready-to-eat foods and the related risk for human illness. EFSA (Europese Voedselveiligheidsautoriteit) Journal 2007;599:1-42.
- EFSA. EU (Europese Unie) summary report on trends and sources of zoonoses and zoonotic agents and food-borne outbreaks 2009. EFSA Journal 2011;9(3):2090.
- Surveillance of Listeria monocytogenes in the Netherlands, 2010