Het bepalen van de ziektelast veroorzaakt door consumptie van met ziekteverwekkers besmette levensmiddelen is lastig. Naast de verscheidenheid aan micro-organismen, kunnen deze micro-organismen via meer transmissieroutes dan alleen voedsel de mens besmetten. Door surveillance van voedselgerelateerde uitbraken en ziekte door specifieke micro-organismen kan inzicht verkregen worden in het voorkomen van ziekteverwekkers, risicovolle omstandigheden en betrokken voedselproducten. Bovendien kunnen eventuele trends gevolgd worden. Het is echter algemeen bekend dat de geregistreerde uitbraken en zieken slechts een fractie betreffen van de werkelijke hoeveelheid. (1-4) In dit artikel wordt een samenvatting gegeven van het jaarrapport Registratie voedselinfecties en -vergiftigingen in Nederland, 2014. Het jaarrapport geeft een overzicht van de in Osiris geregistreerde individuele gemelde gevallen en uitbraken van voedselinfecties en -vergiftigingen door de Nederlandse Voedsel- en Warenautoriteit (NVWA (Nederlandse Voedsel- en Warenautoriteit)), evenals de voedselgerelateerde uitbraken geregistreerd door de GGD (Gemeentelijke Gezondheidsdienst)’en. (5) Er wordt daarnaast een overzicht gegeven van de in 2014 gedane meldingen door de GGD van mogelijk voedselgerelateerde bacillaire dysenterie (shigellose), botulisme, brucellose, buiktyfus, cholera, hepatitis A en paratyfus A, B en C. Listeriose en STEC (Shigatoxineproducerende E. coli-stammen)-infecties, die ook door de GGD'en gemeld worden, worden in aparte artikelen besproken. (6,7) Salmonellose en campylobacteriose worden via een laboratoriumsentinelsurveillance gemeld en staan vermeld in het rapport Staat van Zoönosen, 2014, evenals andere voedselgerelateerde micro-organismen die een zoönotische oorsprong kunnen hebben. (8)
april 2016
Auteurs: I.H.M. Friesema, A.S.L. Tijsma, B. Wit, W. van Pelt
Infectieziekten Bulletin: april 2016, jaargang 27, nummer 4
Registratie van voedselinfecties en -vergiftigingen
De NVWA (Nederlandse Voedsel- en Warenautoriteit) en GGD (Gemeentelijke Gezondheidsdienst)’en onderzoeken beide de oorzaken van voedselinfecties en -vergiftigingen (de besmettingsbron en de ziekteverwekker), elk vanuit het eigen werkveld. De NVWA onderzoekt daarbij het voedsel en de plaats waar het wordt bereid. De GGD ondervraagt de personen die hebben blootgestaan aan besmet voedsel en voert eventueel fecesonderzoek uit. Deze gegevens vullen elkaar aan. Osiris is een web-based registratiesysteem dat wordt beheerd door het Centrum Infectieziektebestrijding (CIb (Centre for Infectious Disease Control)) van het RIVM. Beide instanties melden de uitbraken en ziektegevallen in Osiris.
Bij de NVWA
De wijze waarop klachten bij de NVWA worden behandeld, is uitgebreid beschreven. (9,10) In het kort: personen met klachten van diarree of braken die vermoeden dat deze veroorzaakt zijn door voedsel, kunnen telefonisch contact opnemen met het Klantcontactcentrum van de NVWA of het meldingenformulier via de website van de NVWA invullen. Het Klantcontactcentrum registreert de melding in het elektronische meldingssysteem waarna de informatie doorgestuurd wordt naar de divisie Consument & Veiligheid die verder zorg draagt voor de beoordeling en het onderzoeken van de melding. Indien van toepassing, voert een inspecteur een inspectie uit en neemt waar mogelijk voedsel- en/of omgevingsmonsters op de vermoedelijke plaats van besmetting. De bevindingen van de inspecteur, de resultaten van het laboratoriumonderzoek in de genomen monsters en de eindconclusie worden vervolgens terug gerapporteerd aan het Klantcontactcentrum die de melder over de uitkomsten informeert. De NVWA stuurt de gegevens over onderzochte meldingen door, via Osiris, naar het CIb voor de jaarrapportage.
Bij de GGD/bij het CIb
Volgens de Wet publieke gezondheid (Wpg (Wet Publieke Gezondheid)) dient een voedselinfectie of -vergiftiging in het kader van de meldingsplicht te worden gemeld indien er sprake is van 2 of meer patiënten met dezelfde ziekteverschijnselen of -verwekker en een onderlinge epidemiologische of microbiologische relatie wijzend op voedsel als bron. De onderlinge relatie kan blijken uit een vergelijkbaar klinisch beeld, opvallende overeenkomst in tijdstip van ziekte, dezelfde verwekker of hetzelfde subtype. Daarnaast is ook wettelijk bepaald dat individuele patiënten met specifieke infectieziekten gemeld dienen te worden. Voor deze ziekten geldt een meldingsplicht vanwege de ernst van de ziekte of het risico voor besmetting van mens tot mens. Artsen en laboratoria melden aan de GGD’en, die de binnengekomen meldingen onderzoeken en via Osiris de geanonimiseerde meldingen doorgeven aan het CIb.
Uitbraken van voedselinfecties en -vergiftigingen
Aantal meldingen
De NVWA registreerde 438 meldingen van voedselinfecties en -vergiftigingen in Osiris met in totaal 1834 zieken, waarvan 196 voedselgerelateerde uitbraken met 1592 zieken en 242 meldingen van 1 zieke of onbekend aantal zieken. Door de GGD’en werden 28 meldingen van voedselgerelateerde uitbraken bij het CIb gemeld met in totaal 689 zieken. In totaal werden in 2014 207 uitbraken geregistreerd met 1655 gerapporteerde zieken, waarvan 17 uitbraken door beide instanties waren geregistreerd. Het aantal uitbraken is daarmee gedaald ten opzichte van voorgaande jaren, het aantal patiënten is echter met 13% gestegen ten opzichte van 2013. Dit komt door een groter aantal uitbraken met meer dan 34 zieken per uitbraak (11 uitbraken in 2014 ten opzichte van 6-7 in 2012 en 2013). De meeste de uitbraken bestonden uit 2 tot en met 4 zieken (72%) gevolgd door 5 tot en met 9 zieken (14%). De 11 grootste uitbraken varieerden van 38 tot en met 134 zieken. Bij de NVWA vormden grotere uitbraken met 10 of meer zieken maar een kleine groep binnen de geregistreerde meldingen (14%, n=28), ten opzichte van de GGD-CIb-meldingen (57%, n=16), waarbij 14 uitbraken in beide registraties waren opgenomen.
Niet alleen bij de 17 meldingen die door beide instanties werden gemeld is contact geweest tussen de NVWA en GGD. Van 37 van de 207 uitbraken (18%) was bekend dat er contact tussen GGD en NVWA was. Een belangrijke factor die bepaalt of er onderling contact is, is de grootte van de uitbraak: bij uitbraken met minder dan 10 zieken (n=177) is er in 10% van de gevallen contact, terwijl dit 50% is voor uitbraken met 10 tot en met 19 zieken (n=14) en 100% voor uitbraken met 20 of meer zieken (n=16). In het geval van uitbraken waar een verwekker gevonden werd (bij patiënt/voedsel/omgeving) was er in 62% contact, ten opzichte van 7% van de uitbraken waar geen verwekker werd gevonden.
Ziekteverwekkers
In totaal werd bij 40 uitbraken (19%) melding gemaakt van een ziekteverwekker (Tabel 1). De uitbraken waarbij de aantallen Bacillus cereus (n=3), Staphylococcus aureus (n=1) of beide verwekkers (n=3) in voedsel onder de wettelijke norm van 100.000 kve (kolonievormende eenheden)/g bleven, zijn hierbij niet meegenomen, omdat lage aantallen van deze ziekteverwekkers zelden de bron van een infectie of vergiftiging zijn.
Bij 26 uitbraken (13%) werd een ziekteverwekker bij 1 of meer patiënten aangetroffen, waarvan 21 gemeld via GGD-CIb (21/28 = 75%) en 5 via de NVWA. Bij 25 uitbraken (12%) werd een ziekteverwekker in voedsel of omgevingsmonsters aangetoond, alle via de NVWA-registratie. Bij 1 uitbraak werd B. cereus aangetroffen in een saus. Verder werd 1 keer Salmonella Heidelberg aangetroffen in pasta bolognese. Tenslotte werd norovirus bij 23 uitbraken aangetroffen: op 21 locaties in omgevingsmonsters en op 2 locaties in voedsel (mosselen en oesters).
Norovirus veroorzaakte duidelijk de meeste uitbraken (n=25) en meeste zieken (n=713). Sinds 2012 is er extra aandacht voor positieve omgevingsmonsters die genomen worden in het kader van onderzoek naar norovirus, nadat geconstateerd was dat er sprake was van onderrapportage in Osiris. (11) Dit leidde tot een stijging van het aantal gerapporteerde norovirusuitbraken van 3-6 uitbraken in 2009-2011 naar 17-18 uitbraken in 2012-2013. In 2014 lijkt er opnieuw sprake van een stijging in het aantal norovirusuitbraken. In de virologische weekstaten lijkt 2014 echter niet af te wijken van de voorgaande jaren wat betreft het aantal positieve norovirusisolaten gedecteerd in de deelnemende diagnostische laboratoria (http://www.rivm.nl/Onderwerpen/V/Virologische_weekstaten). Wel is de NVWA in februari 2014 overgestapt op andere, gevoeligere RT (Real Time) (real time) PCR (polymerase chain reaction)’s voor de detectie van norovirus-RNA (ribonucleic acid) op de omgevingsmonsters, maar of dit de toename kan verklaren, is niet met zekerheid vast te stellen. De NVWA gaat onderzoek doen naar geschikte interventiestrategieën om het aantal norovirus uitbraken terug te dringen.
In 2014 werden in totaal 184 zieken over 8 uitbraken als gevolg van Salmonella gemeld. Echter, de helft van deze zieken behoorde tot de kinderdagverblijfuitbraak door Salmonella Heidelberg in pasta. (12) In 2013 werden maar 3 Salmonella-uitbraken met in totaal 7 zieken gemeld, terwijl er in de periode 2009-2012 13-17 uitbraken per jaar gemeld werden. Binnen de Laboratorium Surveillance RIVM naar salmonellose is een vergelijkbare trend zichtbaar (13): in de periode 2009-2012 werden jaarlijks 17-20 diffuse en regionale uitbraken gedetecteerd, in 2013 waren dit er 5 en 11 uitbraken in 2014. Ondanks de lichte toename in uitbraken in het afgelopen jaar is het totaal aantal ingestuurde Salmonella-isolaten van humane patiënten in Nederland binnen de Laboratorium Surveillance in 2014 verder gedaald. Campylobacter-uitbraken kwamen in 2014 juist minder voor (5 uitbraken met in totaal 11 zieken) ten opzichte van 18 uitbraken met 91 zieken in 2013. Tot in 2011 was er een toename in het aantal campylobacteriosepatiënten te zien binnen de Laboratorium Surveillance RIVM, met sindsdien een afname die ook doorzette in 2014. (13) Deze trend hangt mogelijk mede samen met een sterke stijging en vervolgens daling in het gebruik van maagzuurremmers in dezelfde jaren. (14)
Gebaseerd op beschikbare gegevens werd de kortste incubatietijd gerapporteerd binnen uitbraken waar geen ziekteverwekker kon worden aangetoond (mediaan 5 uur, 1-65 uur, 101 uitbraken). Voor norovirus was de mediane incubatietijd 28 uur (4-52 uur, 17 uitbraken), gevolgd door Salmonella met 36 uur (4-72 uur, 4 uitbraken), en 48 uur voor Campylobacter (2 uitbraken). Het is mogelijk dat de meerderheid van de meldingen met een onbekende verwekker inderdaad werd veroorzaakt door een toxineproducerende bacterie, maar het is waarschijnlijker dat men de laatst gegeten maaltijd heeft aangewezen als bron, terwijl de oorzaak elders kan hebben gelegen. Dit wordt gestaafd door de uitbraken waarbij wel een ziekteverwekker werd aangetoond, hiervan kwamen de genoemde mediane incubatietijden overeen met de voor deze ziekteverwekkers bekende incubatietijd.
Meldingsplichtige ziekten door specifieke micro-organismen
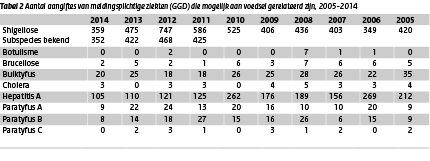
Naast uitbraken is ook ziekte veroorzaakt door een aantal specifieke micro-organismen meldingsplichtig. Bacillaire dysenterie (shigellose), botulisme, brucellose, buiktyfus, cholera, en infecties door hepatitis A en paratyfus A, B en C kunnen door voedsel veroorzaakt worden. Shigellose kwam in 2014 het meest voor (Tabel 2). Het aantal aangiften van shigellose met een bekend subspecies, voornamelijk S. sonnei (63%) en S. flexneri (32%), fluctueert over de jaren; het aantal in 2014 is vergelijkbaar met 2006. Het aantal meldingen van hepatitis A is opnieuw licht gedaald ten opzichte van de voorgaande 3 jaar en is daarmee historisch laag. Botulisme en paratyfus C werden in 2014 niet gemeld, en paratyfus A en B kwamen minder vaak voor dan voorgaande jaren.
Tabel 2. Aantal aangiftes van meldingsplichtige ziekten (GGD) die mogelijk aan voedsel gerelateerd zijn, 2005-2014 (klik op de tabel voor een grote weergave)
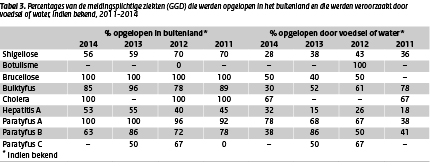
Veel van de infecties veroorzaakt door deze meldingsplichtige micro-organismen werden in het buitenland opgelopen (Tabel 3). Van de reisgerelateerde shigellose (56%) werd 50% opgelopen in 1 van de volgende 5 landen: Marokko (19%), India (12%), Indonesië (7%), Egypte (6%) en Ghana (6%). Hepatitis A-virus werd voornamelijk in Marokko (43%; 24/56) opgelopen, alle overige gerapporteerde landen werden elk maximaal 4 keer genoemd door de reisgerelateerde patiënten. Bij 63% van de reisgerelateerde hepatitis A-patiënten was de patiënt of zijn/haar moeder geboren in het land waar de hepatitis A-virus vervolgens werd opgelopen. Bij de aan verblijf in Marokko gerelateerde infecties was dit 83%. Binnen de Osirismeldingen van hepatitis A konden 16 clusters (38 van de 105 patiënten) geïdentificeerd worden op basis van informatie over gerelateerde patiënten, 8 besmettingen waren geheel of gedeeltelijk reisgerelateerd, meestal aan verblijf in Marokko (4 clusters).
Tabel 3. Percentages van de meldingsplichtige ziekten (GGD) die werden opgelopen in het buitenland en die werden veroorzaakt door voedsel of water, indien bekend, 2011-2014 (klik op de tabel voor een grote weergave)
Meestal is de daadwerkelijke bron van de infectie niet duidelijk. Met name bij verblijf in het buitenland is lastig na te gaan of de infectie voedsel- of watergerelateerd was. Ondanks deze onzekerheid was een deel van de infecties toch met een zekere waarschijnlijkheid aan voedsel- of waterconsumptie toe te schrijven (Tabel 3). In 2014 was dit het hoogste voor paratyfus A (78%) en het laagste voor shigellose (28%).
Discussie en conclusie
Dit artikel geeft een overzicht van het aantal door de NVWA en GGD'en geregistreerde voedselgerelateerde uitbraken bij het CIb, en meldingen van specifieke meldingsplichtige micro-organismen die deels voedselgerelateerd kunnen zijn. In totaal werden er 207 voedselgerelateerde uitbraken in 2014 geregistreerd; deze uitbraken veroorzaakten minstens 1655 zieken. Daarmee is het aantal gemelde uitbraken gedaald, maar waren er meer zieken doordat de uitbraken omvangrijker waren. De belangrijkste verwekker van voedselgerelateerde uitbraken in 2014 was norovirus, zowel in het aantal uitbraken als in het aantal zieken. Van de specifieke meldingsplichtige micro-organismen die deels voedselgerelateerd zijn, leidden Shigella en het hepatitis A virus tot het grootste aantal zieken. Het aantal shigellosemeldingen per jaar fluctueert en was in 2014 vergelijkbaar met 2006. Meldingen van hepatitis A-infecties zijn verder gedaald en het aantal is historisch laag.
Naast deze voedselgerelateerde uitbraken en de hier beschreven specifieke ziekteverwekkers, bestaan er meer ziekteverwekkers die via voedsel overgedragen kunnen worden met bijbehorende ziektespecifieke registraties. Als deze ziekteverwekkers daarnaast ook zoönosen zijn, bijvoorbeeld Campylobacter, Salmonella, STEC (Shigatoxineproducerende E. coli-stammen) en Listeria, dan wordt het vóórkomen in ieder geval beschreven in het rapport Staat van Zoönosen. (8) De aantallen geregistreerd binnen de verschillende surveillancesystemen zijn echter een onderschatting van het werkelijke aantal voedselinfecties en -vergiftigingen, omdat niet iedere zieke naar de huisarts gaat of de NVWA informeert. Daarnaast varieert het aandeel van besmet voedsel als transmissieroute per ziekteverwekker ten opzichte van andere mogelijke transmissieroutes waaronder overdracht van mens op mens, dier op mens en/of via het milieu. (15) Dit maakt het lastig om een goed beeld van het aandeel van voedsel in de ziektelast te bepalen. Naar schatting, mede op basis van de geregistreerde aantallen binnen onder andere de meldingsplicht en laboratoriumsurveillance, zijn jaarlijks rond 700.000 mensen in Nederland ziek door het eten van besmet voedsel. (16-18) Verder wordt niet iedereen die een besmet voedselproduct eet, ziek. De meeste infecties verlopen asymptomatisch en worden daardoor zelden gedetecteerd of geregistreerd. Vanuit de gedachte dat dit soort infecties nauwelijks effect heeft op de volksgezondheid, lijkt dit ook minder van belang. Er zijn echter wel met ziekteverwekkers besmette levensmiddelen op de markt gebracht. Inzicht in dergelijke incidenten, inclusief de vraag of consumptie leidde tot ziekte, is van groot belang voor kennisopbouw en draagt bij aan een betere risicoschatting voor prioritering van onderzoek en toezicht op voedsel en de daarin voorkomende pathogenen. (19,20) Ondanks dat de huidige registraties maar een deel van de zieken laten zien, zijn ze echter wel geschikt voor het geven van inzicht in voedselgerelateerde infecties en het volgen van veranderingen en trends in de tijd. Deze informatie komt ten goede aan het toezicht van de NVWA en kan leiden tot het aanpassen van bestrijdingsmaatregelen.
Wij bedanken de NVWA voor het beschikbaar stellen van de gegevens over de gemelde en onderzochte voedselinfecties en -vergiftigingen. Ook bedanken we de GGD’en voor de informatie in Osiris over onderzochte uitbraken en individuele gevallen van voedselinfecties en -vergiftigingen.
Auteurs
I.H.M. Friesema1, A.S.L. Tijsma2, B. Wit2, W. van Pelt1,
1 Centrum Infectieziektebestrijding RIVM, Bilthoven
2 Expertisecentrum Voedselvergiftiging, Nederlandse Voedsel- en Warenautoriteit, Utrecht
Correspondentie
- Newell DG (directeur-generaal), Koopmans M, Verhoef L, Duizer E, Aidara-Kane A, Sprong H, et al. Food-borne diseases – The challenges of 20 years ago still persist while new ones continue to emerge. Int J Food Microbiol. 2010;139:S3-S15.
- Arendt S, Rajagopal L, Strohbehn C, Stokes N, Meyer J, Mandernach S. Reporting of foodborne illness by U.S. consumers and healthcare professionals. International Journal of Environmental Research and Public Health. 2013;10:3684-714.
- Jones TF, Imhoff B, Samuel M, Mshar P, McCombs KG, Hawkins M, et al. Limitations to successful investigation and reporting of foodborne outbreaks: an analysis of foodborne disease outbreaks in FoodNet catchment areas, 1998-1999. Clin Infect Dis. 2004;38 Suppl 3:S297-302.
- Lopman BA, Reacher MH, Van Duijnhoven Y, Hanon FX, Brown D, Koopmans M. Viral gastroenteritis outbreaks in Europe, 1995-2000. Emerg Infect Dis. 2003;9:90-6.
- Friesema IHM, Tijsma ASL, Wit B, Van Pelt W. Registratie voedselinfecties en -vergiftigingen in Nederland, 2014. Bilthoven: RIVM, 2015.
- Friesema IHM, Kuiling S, Heck MEOC, Biesta-Peters EG (Europese Gemeenschap), Van der Ende A, Spanjaard L, et al. Surveillance van Listeria monocytogenes in Nederland, 2014. Infectieziekte Bulletin. 2016;geaccepteerd.
- Friesema IHM, Kuiling S, Biesta-Peters EG, van der Voort M, Heck MEOC, Van Pelt W. Surveillance van Shiga toxine-producerende Escherichia coli (STEC (Shigatoxineproducerende E. coli-stammen)) in Nederland, 2014. Infectieziekte Bulletin. 2016;geaccepteerd.
- Zomer T, Kramer T, Sikkema R, de Rosa M, Valkenburgh T, Friesema I, et al. Staat van Zoönosen 2014. Bilthoven: RIVM, 2015.
- Aalten M, de Jong A, Stenvers O, Braks M, Friesema I, Maassen K, et al. Staat van zoönosen 2010. Bilthoven / Den Haag: RIVM / nVWA, 2011.
- Friesema IHM, de Jong AEI, Wit B, Van Pelt W. Registratie voedselinfecties en -vergiftigingen in Nederland, 2013. Bilthoven: RIVM, 2014.
- Friesema IHM, Boxman ILA, de Jong AEI, Van Pelt W. Registratie voedselinfecties en -vergiftigingen bij de NVWA (Nederlandse Voedsel- en Warenautoriteit) en het CIb (Centre for Infectious Disease Control), 2012. Bilthoven: RIVM, 2013.
- van Rijckevorsel GGC, Mieras L, Bovée LPMJ, van Dijk C, Scholing M, Swaan CM, et al. Een voedsel gerelateerde uitbraak van Salmonella Heidelberg op kinderdagverblijven. Infectieziekte Bulletin. 2015;26:118-20.
- Kramer T, De Rosa M, Stenvers O, Valkenburgh S, Roest H-J, Friesema I, et al. Staat van zoönosen 2014. Bilthoven: RIVM, 2015.
- Bouwknegt M, van Pelt W, Kubbinga M, Weda M, Havelaar A. Potential association between the recent increase in campylobacteriosis incidence in the Netherlands and proton-pump inhibitor use – an ecological study. Euro Surveill. 2014;19.
- Havelaar AH, Galindo AV, Kurowicka D, Cooke RM (risicomanagement). Attribution of foodborne pathogens using structured expert elicitation. Foodborne Pathog Dis. 2008;5:649-59.
- Havelaar AH, Haagsma JA, Mangen MJ, Kemmeren JM (Joint meeting), Verhoef LPB, Vijgen SMC, et al. Disease burden of foodborne pathogens in the Netherlands, 2009. Int J Food Microbiol. 2012;156:231-8.
- Bouwknegt M, Mangen MJJ, Friesema IHM, Van Pelt W, Havelaar AH. Disease burden of food-related pathogens in the Netherlands, 2012. Bilthoven: RIVM, 2014.
- Bouwknegt M, Friesema I, Mangen MJ, Van Pelt W, Havelaar A. De ziektelast van voedselgerelateerde infecties in Nederland, 2009-2012. Infectieziekten Bulletin. 2015;26:10-3.
- Batz MB (megabyte), Doyle MP, Morris G, Jr., Painter J, Singh R, Tauxe RV, et al. Attributing illness to food. Emerg Infect Dis. 2005;11:993-9.
- Painter JA, Hoekstra RM, Ayers T, Tauxe RV, Braden CR, Angulo FJ, et al. Attribution of Foodborne Illnesses, Hospitalizations, and Deaths to Food Commodities by using Outbreak Data, United States, 1998-2008. Emerg Infect Dis. 2013;19:407-15.