Rabiës is een dodelijke ziekte. In de internationale literatuur wordt bij hoge uitzondering melding gemaakt van patiënten met symptomen van rabiës die de ziekte overleefd hebben. In de richtlijn Rabiës van de Landelijke Coördinatie Infectieziektebestrijding (LCI (Landelijke coördinatie infectieziektebestrijding)) van het RIVM staat dat wereldwijd 7 mensen rabiës hebben overleefd. Naar aanleiding van een recent in Nederland gemelde patiënt met rabiës ontstond de discussie of de rabiëspatiënten die in de afgelopen jaren wereldwijd gemeld zijn en de ziekte overleefden, inderdaad rabiës hadden. Dit artikel beschrijft een literatuuronderzoek naar het aantal mensen dat ooit een mogelijke rabiesinfectie heeft overleefd en hun karakteristieken.
ib maart 2014
Auteur: E. Verspui-van der Eijk
Infectieziekten Bulletin, jaargang 25, nummer 3, maart 2014
Inleiding
Rabiës (hondsdolheid) wordt veroorzaakt door het Lyssavirus, behorend tot de familie van Rhabdoviridae. Van het virus zijn 7 verschillende genotypen bekend. Rabiës is een infectie bij zoogdieren. Vleeseters zoals vossen, wolven, honden en katten en vleermuizen zijn het reservoir. Na een verwonding door een geïnfecteerd dier of bij de verzorging van een rabide persoon kan iemand geïnfecteerd raken met het virus.(1) Rabiës komtwereldwijd voor, met uitzondering van Nieuw Zeeland, Antarctica, grote delen van Oceanië en Japan. Volgens de Wereldgezondheidsorganisatie (WHO (World Health Organization)) sterven jaarlijks 55.000 mensen aan rabiës, grotendeels in Aziatische en Afrikaanse landen.(2) In Nederland zijn vleermuizen, met name de laatvlieger (Eptesicus serotinus) en in mindere mate de meervleermuis (Myotis dasycneme), het enige rabiësreservoir. Sinds 1962 zijn in Nederland 4 patiënten met rabiës gediagnosticeerd. Allen liepen hun infectie op in het buitenland. (1) De ziekte begint met griepachtige verschijnselen zoals koorts. Daarna ontstaan er toenemende spasmen, convulsies en/of paralyse. Uiteindelijk treden slik- en ademhalingsproblemen en soms aërofobie (luchtvrees) of hydrofobie (watervrees) op. De patiënt raakt in coma en komt te overlijden.(1)
Onderzoeksmethode
Ter beantwoording van de vraag hoeveel patiënten rabiës overleefden is gezocht in PubMed aan de hand van de volgende trefwoorden: 'rabies' (all fields en MESH-term) en 'survival (all fields en MESH term) of recovery' (all fields), 'filter human'. Dit resulteerde in 326 artikelen. Screening van de titels (en eventueel abstracts) resulteerde in 9 patiënten. Een soortgelijke zoekopdracht werd uitgevoerd in ProMED-mail. Hierin werden 3 patiënten gevonden, waarvan er 2 reeds bekend waren uit PubMed. Daarnaast werd ook gezocht met Google. Dit leverde geen nieuwe patiënten op. Tenslotte is nog via PubMed gekeken naar andere artikelen gerelateerd aan de gevonden artikelen. Dit leverde ook geen extra patiënten op.
Resultaten
Karakteristieken van de patiënten
De karakteristieken van de 10 gevonden patiënten staan weergegeven in tabel 1. Het zijn 8 kinderen en 2 volwassenen. Zeven patiënten waren gebeten door een met rabiës besmet dier (3 vleermuizen en 4 honden), 1 patiënt was gekrabd door een besmette kat, 1 patiënt was aangevlogen door een vleermuis en
1 patiënt was aërogeen besmet tijdens werkzaamheden in een laboratorium. Deze patiënt was ook de enige die pre-expositie profylaxe had ontvangen.(3) Vijf besmettingen deden zich voor in de Verenigde Staten, 3 in Zuid-Amerika en 2 in India. Vijf patiënten werden behandeld met postexpositieprofylaxe (zonder immunoglobulines) en slechts bij 2 patiënten gebeurde dit binnen 24 uur. Eenmaal werd immuunglobuline toegediend in het kader van de behandeling. Bij analyse van de verschillende patiënten ontstond twijfel over de diagnose rabiës. De laboratoriumuitslagen van de 10 patiënten staan weergegeven in tabel 2.
Tabel 1 Karakteristieken van de 10 patiënten die een infectie met het rabiësvirus overleefden (Ig: immunoglobuline) (klik op de link voor de weergave van de tabel in pdf)
De beperking van dit literatuuronderzoek is dat een aantal zaken niet bekend zijn omdat ze in de betreffende artikelen niet beschreven zijn. Uitgaande van wat we op basis van de literatuur wel weten valt het volgende op. De karakteristieken van de 10 patiënten zijn zeer divers. Sommigen hebben pre- of postexpositieprofylaxe ontvangen met verschillende vaccins. De blootstelling is ook verschillend. Opvallend is wel dat het grotendeels om kinderen gaat. Dit is echter in lijn met de epidemiologie van de ziekte ; kinderen lopen de grootste kans op infectie. Hierbij dient opgemerkt te worden dat de anamnese van kinderen onder de 15 jaar als onbetrouwbaar wordt beschouwd, behalve als er een betrouwbare heteroanamnese is, bijvoorbeeld van een volwassen familielid.(1)
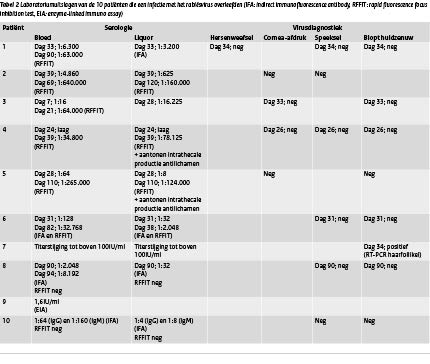
Tabel 2 Laboratoriumuitslagen van de 10 patiënten die een infectie met het rabiësvirus overleefden (IFA (Institut für Arbeitsschutz der Deutschen Gesetzlichen Unfallversicherung (Institute for Occupational Safety and Health of the German Social Accident Insurance)): indirect immunofluorescence antibody, RFFIT: rapid fluorescence focus inhibition test, EIA (Treponema antistoftest): enzyme-linked immuno assay) (Klik op de tabel voor een grotere weergave)
Meldingscriteria voor rabiës
Allereerst dient vastgesteld te worden of de patiënten inderdaad een infectie met het rabiësvirus hebben doorgemaakt. In de LCI (Landelijke coördinatie infectieziektebestrijding)-richtlijn worden de volgende, voor Nederland geldende, meldingscriteria gehanteerd:
Een patiënt met acute encefalomyelitis en tenminste 2 van de onderstaande 7 symptomen:
- zintuigelijke veranderingen gerelateerd aan de plek van een voorafgaande dierenbeet;
- verlammingsverschijnselen;
- spasmen van de slikspieren;
- hydrofobia;
- delirium;
- stuiptrekkingen;
- angst.
en waarbij met laboratoriumonderzoek is aangetoond dat er
- bij de mens rabiësvirus aanwezig is in speeksel, huid, hersenweefsel, cornea, liquor of urinesediment, of
- bij het dier rabiësvirus aanwezig is, of
- antistoffen zijn in serum of liquor bij een niet gevaccineerd persoon, of
- dan wel een significante titerstijging bij gevaccineerde personen. (1)
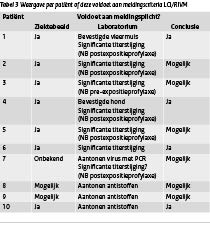
De gegevens over de 10 gevonden patiënten in vergelijking met deze meldingscriteria staan weergegeven in tabel 3. Van veel patiënten is niet met zekerheid is vast te stellen dat sprake was van een infectie met het rabiësvirus. In tabel 2 valt op dat de ziekte bij 9 van de 10 patiënten door het aantonen van antistoffen (of een significante titerstijging) werd vastgesteld. Slechts bij 1 patiënt werd het virus direct aangetoond in een huidbiopt, bij 8 patiënten was de ingezette directe virusdiagnostiek negatief. Uit onderzoek door Feder et al. blijkt echter dat bij de directe virusdiagnostiek van rabiëspatiënten het speeksel in 81% van de gevallen positief is, de cornea-afdruk in 69% en de huidbioptie in 56%.(14) Bij navraag bleek dat in Nederland zeer terughoudend wordt omgegaan met het trekken van conclusies alleen op basis van serologie, waarbij opgemerkt dient te worden dat de Rapid Fluorescent Focus Inhibition Test (RFFIT) betrouwbaarder is dan de Indirect Fluorescent Antibodytest (IFA).
Tabel 3 Weergave per patiënt of deze voldoet aan meldingscriteria LCI/RIVM (Klik op de tabel voor een grotere weergave)
Hoewel de patiënten dus (mogelijk) wel voldeden aan de meldingscriteria kan niet te stellig geconcludeerd te worden dat zij inderdaad rabiës hadden: het kan zijn dat zij óf slechts met het virus in contact zijn geweest, wat de titerstijging veroorzaakte óf de titerstijging werd (deels) veroorzaakt door de vaccinatie. Ook in de literatuur wordt aan de diagnose van sommige patiënten getwijfeld. (13)
Mogelijke verklaringen voor overleving
Omdat niet precies bekend hoe rabiës tot de dood leidt, is het ook moeilijk om te bepalen waarom deze 10 patiënten overleefden. (13,15) Hieronder volgen enkele mogelijkheden die in de literatuur zijn gevonden:
- Niet-dodelijke blootstelling
Aanwijzingen voor mogelijke overleving van blootstelling aan het rabiesvirus zijn gevonden bij mensen die wonen in het Peruaanse Amazonegebied. Zij hebben regelmatig contact met vampiervleermuizen. In 11% (7 van de 63) van de geteste sera werden antistoffen tegen rabies gevonden. Slechts een persoon had vaccinaties ontvangen. Deze gegevens suggereren niet-dodelijke blootstelling aan het virus. (16) - Vroege ontwikkeling van antistoffen in serum en liquor
De vroege ontwikkeling van antistoffen zou een positief effect hebben op de ziekteontwikkeling. Deze antistoffen zouden ook de reden kunnen zijn dat de uitgevoerde directe virusdiagnostiek negatief is.(13) - Pre- of postexpositieprofylaxe
Zes van de 10 patienten werden behandeld met pre- of postexpositieprofylaxe. Mogelijk heeft de reeds opgebouwde immuunrespons bij hen een effect op de ziekteontwikkeling gehad. Sommige wetenschappers daarentegen, stellen dat juist de immuunrespons op het virus voor de complicaties verantwoordelijk is.(13) - Besmetting door een milde virusvariant
Waarschijnlijk was in het geval van de besmette laboratoriummedewerker sprake van een verzwakte laboratoriumstam.(5) Mogelijk zijn ook de patienten die werden gebeten door een vleermuis (n=4) geinfecteerd met een mildere, vleermuis variant.(13,15) - Behandeling conform het Milwaukeeprotocol
Hoewel de opstellers van het Milwaukeeprotocol (17) claimen dat dit de basis vormt voor de overleving van de behandelde patienten, zijn niet alle wetenschappers het hiermee eens. Meerdere personen zijn volgens dit protocol behandeld, maar zeker niet altijd succesvol.(13,14,15)
Conclusie
Hoewel in dit onderzoek 10 patiënten zijn gevonden die een mogelijke infectie met het rabiësvirus zouden hebben overleefd, dient vooropgesteld te worden dat rabiës in feite een dodelijke ziekte is. Van de 10 gevonden patiënten is niet met zekerheid te zeggen dat zij daadwerkelijk een infectie met het rabiësvirus hebben doorgemaakt. Het blijft onduidelijk waarom deze patiënten niet overleden zijn.
Vragen over de uitgevoerde diagnostiek bij de gevonden patiënten zijn kort besproken met mevrouw Dr. Annemiek van der Eijk, Viroloog Erasmus MC (Erasmus University Medical Center).
Tabel 3 Weergave per patiënt of deze voldoet aan meldingscriteria LCI/RIVM
Auteur
E. Verspui-van der Eijk, Dienst Gezondheid & Jeugd Zuid-Holland Zuid
Correspondentie
- Landelijke Coördinatie Infectieziektebestrijding, Richtlijn Rabiës, april 2013
- World Health Organization, WHO (World Health Organization) expert consultation on rabies: First report. Geneva: World Health Organization; 2005
- Hattwick MAW, Weis TT, Stechschulte CJ, Baer GM, Gregg MB (megabyte). Recovery from rabies. A case report. Ann Intern Med, 1972;76:931-42
- Porras C, Barboza JJ, Fuenzalida E, Lopez Andaros H, Oviedo de Diaz AM, Furst J. Recovery from rabies in man. Ann Intern Med, 1976;85:44-8
- Tillotson JR, Axelrod D, Lyman DO. Rabies in a laboratory worker – New York. MMWR (Morbidity and Mortality Weekly Report), 1977;26:183-4
- Alvarez L, Fajardo R, Lopez E, et al. Partial recovery from rabies in a nine-year-old boy. Pedriatr Infect Dis J, 1994;13:1154-5
- Madhusudana SN, Nagaraj D, Uday M, Ratnavalli E, Verendra Kumar M. Partial recovery from rabies in a six-year-old girl. Int J Infect Dis, 2002:6;85-6
- Willoughby RE, Rotar MM, Dhonau HL, et al. Recovery of a patient from clinical rabies – Wisconsin, 2004. MMWR, 2004:53(50);1171-3
- Ministerio da Saude. Rabies, human survival, bat – Brazil: (Pernambuco). ProMED-mail 2008-11-14
- Holzman-Pazgal G, Wanger A, Degaffe G, et al. Presumptive abortive human rabies – Texas, 2009. MMWR, 2010:59(7);185-90
- Rawat AK en Rao SK. Survival of a rabies patient. Indian Pedriatr, 2011:48;574
- Wiedeman J, Plant J, Glaser C, et al. Recovery of a patient from clinical rabies – California, 2011. MMWR, 2012:61(4); 61-5
- Jackson AC (alimentair consulent). Current and future approaches to the therapy of human rabies. Antiviral Research, 2013:99;61-7
- Feder HM, Peterson BW, Robertson KL, Rupprecht CE (Conformité Européenne). Rabies: still a uniformly fatal disease? Historical occurrence, epidemiological trends, and paradigm shifts. Curr Infect Dis Rep, 2012:14;408-22
- Jackson AC. Recovery from rabies. New Eng J Med, 2005:24;2549-50
- Gilbert AT, Petersen BW, Recuenco S, Niezgoda M, Go'mez J, Laguna-Torres VA, Rupprecht C. Evidence of Rabies Virus Exposure among Humans in the Peruvian Amazon. Am J Trop Med Hyg, 2012,87(2),206–215
- Willoughby RE Jr, Tieves KS, Hoffman GM, Ghanayem NS (Nederlandse Spoorwegen), Amlie-Lefond CM, Schwabe MJ, Chusid MJ, Rupprecht CE. Survival after treatment of rabies with induction of coma. N Engl J Med. 2005 Jun 16;352(24):2508-14.
Zie ook
- Inhoud Infectieziekten Bulletin 25(3) 2014
- Over Infectieziekten Bulletin
- Tabel 1 Karakteristieken van de 10 patiënten die een infectie met het rabiësvirus overleefden (Ig: immunoglobuline)
- Tabel 2 Laboratoriumuitslagen van de 10 patienten die een infectie met het rabiesvirus overleefden
- Tabel 2 Laboratoriumuitslagen van de 10 patienten die een infectie met het rabiesvirus overleefden