In augustus 2012 werd de jaarrapportage ‘Registratie voedselinfecties en -vergiftigingen bij de NVWA (Nederlandse Voedsel- en Warenautoriteit) en het CIb (Centre for Infectious Disease Control), 2011’ gepubliceerd.(1) Deze jaarrapportage geeft een overzicht van het aantal uitbraken dat werd geregistreerd in Osiris door de Nederlandse Voedsel en Waren Autoriteit (NVWA) en de GGD (Gemeentelijke Gezondheidsdienst)’en. Osiris is een web-based registratiesysteem dat wordt beheerd door het Centrum Infectieziektebestrijding (CIb) van het RIVM. Voor de jaarlijkse rapportage worden de door de NVWA geregistreerde individuele gemelde gevallen en uitbraken van voedselinfecties en -vergiftigingen gebruikt, evenals de meldingsplichtige uitbraken geregistreerd door de GGD’en. De GGD’en melden ook individuele gevallen van specifieke infectieziekten die mogelijk voedselgerelateerd zijn. In dit artikel wordt een samenvatting gegeven van de jaarrapportage van 2011 en wordt een overzicht gegeven van de in 2011 gedane meldingen door de GGD van mogelijk voedselgerelateerde bacillaire dysenterie (shigellose), botulisme, brucellose, buiktyfus, cholera, hepatitis A en paratyfus A, B en C.
content
Auteur(s): I.H.M. Friesema, A.E.I. de Jong, W. van Pelt
Infectieziekten Bulletin, jaargang 24, nummer 2, febuari 2013
content
Registratie van voedselinfecties en -vergiftigingen bij de NVWA (Nederlandse Voedsel- en Warenautoriteit) en het CIb (Centre for Infectious Disease Control)
De wijze waarop klachten bij de NVWA worden behandeld, is uitgebreid beschreven. (1, 2) In het kort: personen met klachten van diarree of braken die vermoeden dat deze veroorzaakt zijn door voedsel, kunnen contact opnemen met de gratis Warenklachtenlijn van de Meldkamer van de NVWA of het klachtenformulier via de website van de NVWA invullen. De Meldkamer registreert de klacht in het elektronische meldkamersysteem waarna de informatie doorgestuurd wordt naar de divisie Consument & Veiligheid die verder zorg draagt voor het onderzoeken van de klacht. Vervolgens voert een controleur een inspectie uit en neemt waar mogelijk voedsel- en omgevingsmonsters op de vermoedelijke plaats van besmetting. De bevindingen van de controleur, de resultaten van het laboratoriumonderzoek op de genomen monsters en de eindconclusie worden vervolgens terug gerapporteerd aan de Meldkamer die de klager over de uitkomsten informeert. De NVWA stuurt de gegevens over onderzochte meldingen door naar het CIb voor de jaarrapportage.
Sinds 1976 bestaat er voor alle artsen een aangifteplicht van personen met een voedselinfectie of voedselvergiftiging. De huidige aangifteplicht voor personen met een voedselinfectie of -vergiftiging valt onder de Wet publieke gezondheid (Wpg (Wet Publieke Gezondheid)) die op 1 december 2008 de Infectieziektewet heeft vervangen. Volgens de Wpg dient een voedselinfectie of -vergiftiging te worden gemeld indien er sprake is van 2 of meer patiënten met dezelfde ziekteverschijnselen of -verwekker en een onderlinge epidemiologische of microbiologische relatie wijzend op voedsel als bron. De onderlinge relatie kan blijken uit een vergelijkbaar klinisch beeld, opvallende overeenkomst in tijdstip van ziekte, dezelfde verwekker of hetzelfde subtype. Daarnaast is ook wettelijk bepaald dat individuele patiënten met specifieke infectieziekten gemeld dienen te worden. Voor deze ziekten geldt een meldingsplicht vanwege de ernst van de ziekte of het risico voor besmetting van mens tot mens. Artsen en laboratoria melden aan de GGD (Gemeentelijke Gezondheidsdienst)’en, die de binnengekomen meldingen onderzoeken en via Osiris doorgeven aan hetCIb.
Terwijl de NVWA zich richt op het onderzoek van mogelijk besmet voedsel en de plaats van bereiding, richt de GGD zich op (bron-)onderzoek bij personen die mogelijk zijn blootgesteld aan het besmette voedsel.
Uitbraken van voedselinfecties en -vergiftigingen
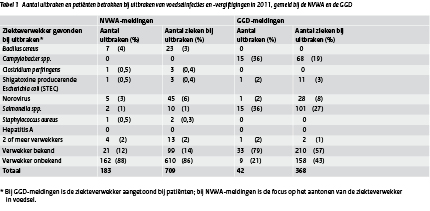
Het totale aantal voedselinfecties dat bij de NVWA wordt gemeld, daalt sinds 2008 gestaag. Dit geldt ook voor het aantal mensen dat hierbij betrokken is. In 2011 kreeg de NVWA 363 meldingen over voedselinfecties binnen, waarvan 183 uitbraken, terwijl dit in 2008 nog 585 meldingen met 294 uitbraken waren. Bij de uitbraken waren in 2011 709 patiënten betrokken (tabel 1). Daarentegen blijft het totaal aantal meldingen en patiënten dat de GGD registreert de afgelopen 8 jaar redelijk stabiel. De GGD’en meldden 42 uitbraken met in totaal 368 patiënten in 2011, waarvan 32 patiënten opgenomen werden in het ziekenhuis. In 2011 werden 11 meldingen door beide instanties geregistreerd. Hoewel de registraties van de NVWA en de GGD’en een beeld geven van voedselinfecties en –vergiftigingen in Nederland, met name de voedseluitbraken, is er sprake van een onderschatting omdat niet iedere patiënt naar de huisarts gaat of de NVWA informeert. Mogelijk worden ook vanwege bijvoorbeeld tijdsdruk niet alle meldingen geregistreerd door de GGD. Maar ook is niet altijd duidelijk dat voedsel de bron was van de uitbraak, waardoor deze niet gemeld wordt. Daarnaast was er een cluster van 8 patiënten met een hepatitis A infectie in 2011; kant-en-klare salades waren hier mogelijk de bron. De betrokken GGD en NVWA werkten samen in het clusteronderzoek wat leidde tot een wetenschappelijk artikel.(3) Deze patiënten met hepatitis A waren apart door de GGD’en gemeld – niet behorend bij een cluster – waardoor zij buiten de rapportage van voedselinfecties/-intoxicaties vielen. Recentelijk werd op basis van gegevens uit 2009 het totaal aantal patiënten in Nederland als gevolg van besmet voedsel geschat op 680.000, waarvan 78 overleden.(4) Dit zijn echter voornamelijk sporadische gevallen en omvatten dus meer dan alleen uitbraken van voedselinfecties en -vergiftigingen.
Bij de NVWA werd in 11,5% van de uitbraken een ziekteverwekker aangetoond in de voedsel- of oppervlaktemonsters; bij de enkele ziektegevallen onderzocht door de NVWA was dit 3,9% (niet in de tabel). Het relatief lage percentage uitbraken waarbij een een mogelijke bron werd aangetoond, ongeacht het aantal patiënten, kan onder andere verklaard worden door het vaak niet meer aanwezig zijn van voedselrestanten. Daarnaast nemen patiënten vooral contact op met de NVWA wanneer zij vermoeden ziek te zijn geworden door voedsel dat buitenshuis is bereid. Het is echter goed mogelijk dat de besmetting in de thuissituatie is opgelopen, zodat op de verkeerde plek brononderzoek wordt uitgevoerd. Tenslotte wijzen patiënten voornamelijk de laatst gegeten maaltijd voor het ziek worden aan als oorzaak, terwijl dat in het geval van een voedselinfectie door de incubatietijd meestal onwaarschijnlijk is. Aan de humane kant was bij 79% van de GGD-meldingen een ziekteverwekker bekend, mede omdat direct in het ontlastingmateriaal van de patiënt naar de verwekker gezocht kan worden. Vooral artsen en laboratoria zullen contact opnemen met de GGD en minder vaak met de patiënt, waarbij de melding meestal gebaseerd is op een cluster van ziektegevallen met een al aangetoonde (gemeenschappelijke) ziekteverwekker.
Tabel 1 Aantal uitbraken en patiënten betrokken bij uitbraken van voedselinfecties en -vergiftigingen in 2011, gemeld bij de NVWA en de GGD
Bij bacteriële voedselvergiftigingen wordt het ziektebeeld niet veroorzaakt door de bacterie zelf, maar door toxines die bacteriën produceren, zoals onder andere door Bacillus cereus, Staphylococcus aureus en Clostridium perfringens. Doordat de toxines vaak al in het voedselproduct aanwezig zijn, manifesteert de gastro-enteritis zich meestal binnen een paar uur na de consumptie van het voedselproduct. Hierdoor is, in tegenstelling tot voedselinfecties, de kans dat er nog voedselrestanten zijn redelijk groot. Dit vindt zijn weerspiegeling in de resultaten van het brononderzoek van de NVWA, waarbij het grootste gedeelte van de uitbraken waarbij een ziekteverwekker werd aangetoond (13/21; 62%) uitbraken betrof waarbij een of meer van deze 3 bacteriën werd aangetroffen. Bij 2 van deze 13 meldingen werd in een ander voedselproduct Listeria monocytogenes dan wel norovirus in de omgeving aangetroffen. Anderzijds is bij bacteriële voedselintoxicatie naast de incubatieperiode ook de ziekteduur meestal vrij kort, waardoor er minder vaak fecesonderzoek bij de zieken gedaan kan worden. Dit verklaart waarom deze 3 ziekteverwekkers niet of nauwelijks zijn vertegenwoordigd in de GGD-meldingen.
Net als in voorgaande jaren zijn de bacteriën Salmonella en Campylobacter de belangrijkste pathogenen bij de GGD-meldingen. Een andere veel voorkomende ziekteverwekker is het norovirus. In 2011 werd er bij de GGD 1 norovirusuitbraak gemeld, maar leverde het voedselonderzoek geen bron op (tabel 1). De NVWA trof bij 2 meldingen norovirus aan in oesters en bij 4 meldingen norovirus in omgevingsmonsters. Op basis van beschikbare informatie zoals incubatietijd, klachtenpatroon en afwezigheid van bacteriën, kan norovirus in 16 van de 162 niet-verklaarde uitbraken in 2011 een rol gespeeld hebben. Het percentage norovirusuitbraken bij deNVWA komt dan uit op 12%.
Meldingsplichtige ziekten door specifieke pathogenen
Naast uitbraken is ook ziekte veroorzaakt door een aantal specifieke pathogenen meldingsplichtig. Bacillaire dysenterie (shigellose), botulisme, brucellose, buiktyfus, cholera, hepatitis A en paratyfus A, B en C kunnen door voedsel veroorzaakt worden, waarvan shigellose de belangrijkste in 2011 was wat betreft voorkomen (tabel 2). Het aantal meldingen van shigellose is opnieuw gestegen ten opzichte van voorgaande jaren. Daarbij is het aantal meldingen van shigellose met een bekend species vergelijkbaar met 2010, maar is het aantal meldingen met alleen een positieve PCR (polymerase chain reaction) (polymerase chain reaction) voor shigellose gestegen van ongeveer 100 in 2010 naar ruim 150 in 2011. Hepatitis A staat op de tweede plaats, alhoewel er minder zieken gemeld zijn in 2011 ten opzichte van voorgaande jaren.
Tabel 2 Aantal meldingen van meldingsplichtige pathogenen (GGD) die mogelijk aan voedsel gerelateerd zijn, 2003-2011
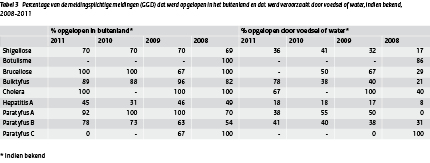
Tabel 3 Percentage van de meldingsplichtige meldingen (GGD) dat werd opgelopen in het buitenland en dat werd veroorzaakt door voedsel of water, indien bekend, 2008-2011
Veel van de infecties door deze meldingsplichtige pathogenen zijn in het buitenland opgelopen (tabel 3). Van de reisgerelateerde shigellose (70%) is 19% opgelopen in Marokko, 12% in India en 12% in Egypte. Hepatitis A virus werd voornamelijk in Marokko (46%) opgelopen, alle overige gerapporteerde landen kwamen elk minder dan 10% voor onder de reisgerelateerde patiënten. Bij de meerderheid van de reisgerelateerde hepatitis A-patiënten (33/56) is de patiënt of zijn/haar moeder geboren in het land waar de hepatitis A-virus vervolgens werd opgelopen. Gegevens over geboorteland van de vader zijn niet aanwezig.
De daadwerkelijke bron van de infectie is vaak niet duidelijk. Ondanks deze onzekerheid is een deel van de infectie toch met een zekere waarschijnlijkheid aan voedsel- of waterconsumptie toe te schrijven. Het percentage aan voedsel gerelateerd infecties is het laagste voor hepatitis A-virus (tabel 3). Wel was er opnieuw een voedselgerelateerde uitbraak van hepatitis A met 8 patiënten waarbij kant-en-klare salade de meest waarschijnlijke bron was.(3)
Discussie en conclusie
In totaal werden in 2011 214 uitbraken met 977 zieken door voedselinfecties en –vergiftigingen geregistreerd. Net als in voorgaande jaren zijn de bacteriën Salmonella en Campylobacter en het norovirus de belangrijkste humane verwekkers van uitbraken van voedselinfecties. De impact van Salmonella-uitbraken is groter dan die van Campylobacter, aangezien er meestal meer mensen ziek worden van één besmettingsbron met Salmonella. Ook zijn de gevolgen van zo’n besmetting vaak heviger: de helft van de gemelde ziekenhuisopnamen met betrekking tot voedselgerelateerde gastro-enteritis waren het gevolg van een Salmonella-infectie. De aan oesters gerelateerde uitbraken laten zien dat norovirus echt een voedselpathogeen kan zijn. Norovirusuitbraken gerelateerd aan oesters zijn al eerder beschreven (5, 6), waarbij de oesters waarschijnlijk besmet zijn geraakt door vervuild water dat bij de oesterbank terecht is gekomen. Echter, norovirus kan ook makkelijk van persoon-op-persoon, eventueel via voedsel, doorgegeven worden. Positieve omgevingsmonsters laten dan zien dat er recentelijk, op de plaats van de uitbraak, mensen geweest moeten zijn die norovirus uitscheidden. Van de specifieke meldingsplichtige pathogenen die deels voedselgerelateerd zijn, leiden Shigella en het hepatitis A-virus tot het grootste aantal zieken.
Opvallend in 2011 waren de 3 internationale uitbraken waarbij Nederlandse patiënten betrokken waren: een STEC (Shigatoxineproducerende E. coli-stammen) (shigatoxineproducerende E. coli (Escherichia coli)) O104-uitbraak met als bron fenegriekkiemen geconsumeerd in Duitsland waarbij 11 Nederlanders betrokken waren,(7) een Salmonella Heidelberg-uitbraak veroorzaakt door ‘milk tart’ die werd geserveerd in een vliegtuig met 1 Nederlandse patiënt en een Salmonella Newport-uitbraak veroorzaakt door in Nederland geproduceerde taugé, die zowel in Nederland als Duitsland op de markt was gebracht en in beide landen tot zieken leidde (20 Nederlandse patiënten). Deze 3 uitbraken laten zien dat in de huidige maatschappij, waarbij personen en voedsel niet aan grenzen gebonden zijn, internationale uitbraken gemakkelijk kunnen ontstaan. Via websites als bijvoorbeeld Epidemic Intelligence Information System (EPIS (Epidemic Intelligence Information System)) van het European Centre for Disease Prevention and Control (ECDC (European Centre for Disease Prevention and Control)) waarbinnen de lidstaten van de Europese Unie (EU (Europese Unie)) elkaar op de hoogte kunnen brengen van uitbraken, kan achterhaald worden of een nationale uitbraak mogelijk een internationale aard heeft. Zonder dergelijke communicatiemogelijkheden zouden de meeste uitbraken met een internationale component niet ontdekt worden.
Onderzoek naar aanleiding van een melding wordt in de eerste plaats uitgevoerd om nieuwe ziektegevallen te voorkomen door de bron zo snel mogelijk op te sporen en waar mogelijk van de markt te halen. Het onderzoeken van uitbraken kan daarnaast zorgen voor meer kennis over agentia, transmissieroutes en risicogedrag voor voedselinfecties en de detectie van trends.(8, 9) Deze kennis draagt bij aan bestrijdingsprogramma’s voor de lange termijn, zoals correctie van fouten in de voedselproductie- en bereidingsprocessen en het bijstellen van protocollen voor voedselveiligheid en soms aanpassing van de regelgeving. Ook als onderzoek niet leidt tot het aantonen van een ziekteverwekker bij patiënten en/of voedselproduct, kan de epidemiologie van de uitbraak informatie opleveren over mogelijke fouten in de voedselproductie- en bereidingsprocessen.(9) Om voedselinfecties te voorkomen, blijft continue aandacht voor de voedselveiligheid nodig. Dit geldt zowel voor de overheid, voedselproducenten, voedselleveranciers, horeca als de consumenten. Het belangrijkste aandachtspunt bij voedselbereiding is rauw voedsel van gaar voedsel te scheiden om kruisbesmetting te voorkomen. De kennis over hygiëne in de keuken en gedrag tijdens koken moeten daarom worden vergroot. Daarnaast lijkt de consumptie van rauw voedsel toe te nemen, zoals rauwe vleesproducten. De consument lijkt zich niet altijd bewust te zijn van de risico’s bij het eten van dergelijke producten. Tenslotte blijft voorlichting aan reizigers over het voorkomen van infectieziekten in het buitenland van belang voor het voorkómen van onder andere shigellose brucellose, buiktyfus, cholera, hepatitis A en paratyfus.
Auteurs
I.H.M. Friesema 1, A.E.I. de Jong 2, W. van Pelt 1,
- Centrum Infectieziektebestrijding, RIVM, Bilthoven
- Expertisecentrum Voedselvergiftiging, Nederlandse Voedsel en Waren Autoriteit, Utrecht
Correspondentie
I.H.M. Friesema | E-mail: ingrid.friesema@rivm.nl
- Friesema IHM, de Jong AEI, Van Pelt W. Registratie voedselinfecties en -vergiftigingen bij de NVWA (Nederlandse Voedsel- en Warenautoriteit) en het CIb (Centre for Infectious Disease Control), 2011. Bilthoven: RIVM, 2012.http://www.rivm.nl/bibliotheek/rapporten/201111001.pdf
- Aalten M, de Jong A, Stenvers O, et al. Staat van zoönosen 2010. Bilthoven / Den Haag: RIVM / nVWA, 2011.
- Fournet N, Baas D, van Pelt W, et al. Another possible food-borne outbreak of hepatitis A in the Netherlands indicated by two closely related molecular sequences, July to October 2011. Euro Surveill 2012; 17: 18-20.
- Havelaar AH, Haagsma JA, Mangen MJ, et al. Disease burden of foodborne pathogens in the Netherlands, 2009. Int J Food Microbiol 2012; 156: 231-8.
- Baker K, Morris J, McCarthy N, et al. An outbreak of norovirus infection linked to oyster consumption at a UK (United Kingdom) restaurant, February 2010. J Public Health (Oxf) 2011; 33: 205-11.
- Wall R, Dymond N, Bell A, et al. Two New Zealand outbreaks of norovirus gastroenteritis linked to commercially farmed oysters. New Zealand Medical Journal 2011; 124: 63-71.
- Frank C, Werber D, Cramer JP, et al. Epidemic profile of Shiga-toxin-producing Escherichia coli O104:H4 outbreak in Germany. N Engl J Med 2011; 365: 1771-80.
- Olsen SJ, MacKinnon LC (Liquid chromatography), Goulding JS (Joint Strike Fighter), Bean NH, Slutsker L. Surveillance for foodborne-disease outbreaks--United States, 1993-1997. MMWR (Morbidity and Mortality Weekly Report) CDC (Centers for Disease Control and Prevention) Surveill Summ 2000; 49: 1-62.
- CDC. Surveillance for foodborne disease outbreaks - United States, 2007. MMWR 2010; 59: 973-9.