In dit proefschrift worden de resultaten gepresenteerd van een reeks klinische studies en systematische literatuur studies met als doel om de invloed te evalueren van meticillineresistente Staphylococcus aureus (MRSA (Methicilline-resistente Staphylococcus aureus))-infecties op de totale ziektelast in de klinische praktijk, met inbegrip van morbiditeit en mortaliteit.
Effectiviteit van de behandeling van MRSA (Methicilline-resistente Staphylococcus aureus)-dragerschap
Kolonisatie is een belangrijke stap in de wijze van ontstaan van S. aureus-infecties en draagt bij aan de verspreiding van ziekenhuisinfecties met deze bacterie. Het doel van de behandeling van MRSA-dragerschap is zowel het voorkomen van infecties als het voorkomen van verspreiding van deze antibioticaresistente bacterie. Een systematische review van 23 studies (2114 patiënten) over de behandeling van MRSA-dragerschap toont dat een korte behandeling met mupirocine neuszalf de meest bestudeerde en meest effectieve MRSA-dragerschapbehandeling is. In vergelijking met een placebo neuszalf, was de kans op falen van de behandeling, bij patiënten die een korte behandeling met mupirocine neuszalf kregen voorgeschreven, afgenomen met 90% ten opzicht van het placebo direct na behandeling (relatief risico op falen van 0.10 (95% betrouwbaarheidsinterval: 0.05-0.15)), en met 56% aan het eind van follow-up (variërend van 16 tot 365 dagen na behandeling). Mogelijke verklaringen voor het verschil in effect direct na behandeling en na langere follow-up zijn rekolonisatie vanuit een externe bron of tijdelijke onderdrukking van dragerschap, maar niet-volledige dekolonisatie.
Diverse behandelingen met orale antibiotica zijn bestudeerd: ciprofloxacine, macroliden, tetracyclines, trimethoprim-sulfamethoxazol, fusidinezuur en rifampicine. In vergelijking met het placebo, was het relatieve risico van falen van de behandeling bij patiënten die een van de bestudeerde antibiotica kregen, afgenomen met 53% ten opzichte van het placebo direct na behandeling en met 46% aan het eind van follow-up (variërend van 28 tot 90 dagen na behandeling). Echter, de hoge mate van methodologische en statistische heterogeniteit in de studies met orale antibiotica maakt dat het getoonde effect met voorzichtigheid moet worden geïnterpreteerd. Aan de hand van dit literatuuronderzoek werd door de Stichting Werkgroep Antibiotica Beleid (SWAB) een richtlijn geformuleerd over behandeling van MRSA bij dragers. In deze richtlijn wordt onderscheid gemaakt tussen ongecompliceerd en gecompliceerd dragerschap, afhankelijk van de af- of aanwezigheid van een infectie met MRSA, huidlaesies, lichaamsvreemd materiaal, mupirocineresistentie van de MRSA-stam en/of MRSA-dragerschap uitsluitend op andere plaatsen dan de neus (bijvoorbeeld keel of perineum). De eerstekeusbehandeling van ongecompliceerd dragerschap is een combinatie van mupirocine neuszalf en desinfecterende zeep gedurende een periode van 5 dagen. De eerstekeusbehandeling van gecompliceerd dragerschap is een combinatie van 2 antibiotische middelen naast de mupirocine neuszalf en desinfecterende zeep: bij voorkeur doxycycline of trimethoprim in combinatie met rifampicine. Vervolgens hebben we de effectiviteit van deze richtlijn geëvalueerd, waarbij we ons ten doel hebben gesteld om redenen van falen van de behandeling te identificeren door middel van een prospectieve cohortstudie in 18 Nederlandse centra. In totaal ondergingen 613 MRSA-dragers een of meer dragerschapbehandelingen tijdens de studieperiode van 2 jaar (oktober 2006-september 2008). Zestig procent van de MRSA-dragers werd met een poging succesvol gedekoloniseerd, en uiteindelijk werd 80% na een of meer pogingen succesvol gedekoloniseerd. Dragerschapbehandeling was vaker succesvol bij degenen die behandeld werden volgens de richtlijn dan bij degenen die niet behandeld werden volgens de richtlijn (67% versus 45%). Echter, bij mensen met ongecompliceerd dragerschap waren behandeling volgens de richtlijn, het hebben van een chronische longziekte en dragerschap in keel of perineum geassocieerd met falen van de behandeling. Onder degenen met gecompliceerd dragerschap, was behandeling volgens de richtlijn geassocieerd met slagen van de behandeling, terwijl keeldragerschap en ADL (algemene dagelijkse levensverrichtingen) (algemene dagelijkse levensverrichtingen)-afhankelijkheid werden geassocieerd met therapiefalen. We concludeerden dat het toevoegen van orale antibiotica aan mupirocine neuszalf en desinfecterende zeep bij alle patiënten met MRSA-dragerschap buiten de neus (onafhankelijk van neusdragerschap), met een chronische longziekte of met afhankelijkheid bij activiteiten van het dagelijkse leven, de effectiviteit van behandeling kan vergroten.
Het effect van een toename van MRSA op het totaal aantal nosocomiale bacteriëmieën
We hebben veranderingen in de tijd van nosocomiale bacteriëmieën gekwantificeerd in een universiteitsziekenhuis in Nederland over een periode van 10 jaar (1996-2005). We berekenden het totale aantal nosocomiale bacteriëmieën, de cumulatieve incidentie (aantal bacteriëmieën per 10.000 ziekenhuisopnames per jaar) en de incidentiedichtheid (aantal bacteriëmieën per 100.000 patiëntdagen per jaar) van nosocomiale bacteriëmieën en vonden een stijging van respectievelijk 0%, 2% en 4% per jaar. Wij concludeerden dat zowel de cumulatieve incidentie als de incidentiedichtheid gevoelig zijn voor veranderingen in het aantal ziekenhuisopnames en het aantal patiëntdagen in de tijd, waarbij de incidentiedichtheid het meest nauwkeurig de risico’s per dag in het ziekenhuis weerspiegelt.
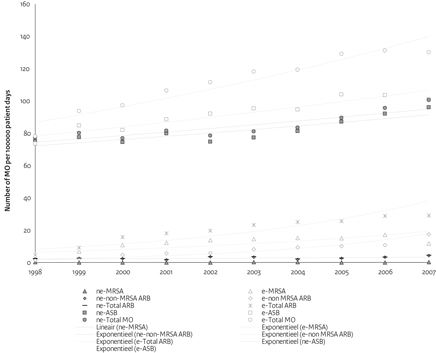
Vervolgens hebben we, in de periode 1998-2007 de jaarlijkse incidentiedichtheid van nosocomiale bacteriëmieën ten gevolge van MRSA en van alle andere ziekteverwekkers berekend in 7 universiteitsziekenhuizen met en 5 ziekenhuizen (3 universiteits- en 2 perifere ziekenhuizen) zonder opkomst van MRSA, Het doel was om te bepalen of een verhoogde incidentiedichtheid van nosocomiale bacteriëmieën ten gevolge van MRSA is geassocieerd met een stabiele of verhoogde incidentiedichtheid van het totaal aantal nosocomiale bacteriëmieën. In 26.967 nosocomiale bacteriëmieën werden 33.191 micro-organismen gekweekt: 2482 (7%) MRSA, 1957 (6%) overige antibioticaresistente bacteriën, en 28.752 (87%) antibioticagevoelige bacteriën. In 1998 was de incidentiedichtheid van het totale aantal nosocomiale bacterië-mieën 78 per 100.000 patiëntdagen in MRSA-endemische ziekenhuizen en 77 per 100.000 patiëntdagen in MRSA-niet-endemische ziekenhuizen. In de daaropvolgende 10 jaar nam in de MRSA-endemische ziekenhuizen de incidentiedichtheid van MRSA bacteriëmieën toe van 3 naar 12 per 100.000 patiëntdagen en van de overige antibioticaresistente bacteriën van 2 naar 17 per 100.000 patiëntdagen (gemiddelde stijging van respectievelijk 10% en 22% per jaar). In dezelfde periode van 10 jaar bleef de incidentiedichtheid van MRSA ongeveer 0,1 per 100.000 patiëntdagen en stegen de overige antibioticaresistente bacteriën van 2,2 naar 4,1 per 100.000 patiëntdagen (gemiddelde stijging van 5,7% per jaar) in de MRSA-niet-endemische ziekenhuizen. De incidentiedichtheid van antibioticagevoelige bacteriën is in dezelfde periode toegenomen van 75 naar 96 per 100.000 patiëntdagen in MRSA-niet-endemische ziekenhuizen (gemiddelde stijging van 3.1% per jaar) en van 74 naar 101 per 100.000 patiëntdagen in MRSA-endemische ziekenhuizen (gemiddelde stijging van 3.6% per jaar). Uiteindelijk nam de incidentiedichtheid van het totale aantal nosocomiale bacteriëmieën toe van 77 naar 101 per 100.000 patiëntdagen in MRSA-niet-endemische ziekenhuizen (gemiddelde stijging van 3.1% per jaar) en van 78 naar 130 per 100.000 patiëntdagen in MRSA-endemische ziekenhuizen (gemiddelde stijging van 5.4% per jaar) (figuur 1). Hieruit concluderen we dat, uitgaande van een vergelijkbare totale ziektelast ten gevolge van nosocomiale bacteriëmieën in 1998, de incidentie van MRSA en overige antibiotica-resistente bacteriën sterker is toegenomen in de MRSA-endemische ziekenhuizen in vergelijking met de niet-MRSA-endemische ziekenhuizen. Dit resulteert in een hogere totale ziektelast ten gevolge van nosocomiale bacteriëmieën van in totaal 29% in MRSA-endemische ziekenhuizen na 10 jaar. Deze gegevens tonen aan dat de opkomst van antibioticaresistente bacteriën bovenop het aantal infecties ten gevolge van antibioticagevoelige bacteriën komt, waardoor de totale ziektelast toeneemt.
Het effect van meticillineresistentie op de adequaatheid van de behandeling en Staphylococcus aureus-bacteriëmiegeassocieerde mortaliteit
De resultaten van een pilotstudy suggereerden dat ongeveer 50% van de patiënten met een MRSA- gerelateerde infectie inadequate empirische antibiotica kreeg voorgeschreven. Daaropvolgend hebben we een studie opgezet om het vóórkomen van inadequate antibiotische therapie van S. aureus- bacteriëmieën in West-Europa te kwantificeren. Hiermee konden we de variabelen die ten grondslag liggen aan een inadequate behandeling achterhalen en beoordelen of en hoe inadequate therapie is geassocieerd met mortaliteit na 30 dagen. Hiervoor hebben we alle volwassen patiënten met een meticillinegevoelige S. aureus (MSSA (meticillinegevoelige S. aureus)) of MRSA-bacteriëmie in 60 willekeurig gekozen ziekenhuizen in 9 West-Europese landen in een periode van 2 maanden geïncludeerd. Adequate antimicrobiële therapie werd gedefinieerd als intraveneuze toediening van tenminste een antibioticum waarvoor de gekweekte S. aureus-stam in vitro gevoelig bleek binnen 2 dagen na het begin van de bacteriëmie. 21% Van de 257 MSSA-bacteriëmieën werd met inadequate empirische therapie behandeld tegenover 52% van de 77 MRSA-bacteriëmieën. Leeftijd, co-morbiditeit, ernstige sepsis of septische shock voorafgaand aan het starten van de therapie, en verblijf op de intensivecareafdeling bij aanvang van de S. aureus-bacteriëmie, waren geassocieerd met een hogere mortaliteit na 30 dagen. Inadequate empirische behandeling en meticillineresistentie waren niet geassocieerd met een verhoogde mortaliteit na 30 dagen.
Noot: MO-Micro-organismen, ne-MRSA, niet-endemische
ziekehuizen, e-MRSA, endemische ziekenhuizen; ARB,
antibioticaresistente bacteriën; ASB-antibioticagevoelige
bacteriën; NB nosocomiale bateriemien
Figuur 1: Trends in incidentiedichtheden van micro-organismen voor
MRSA-endemische ziekenhuizen versus MRSA-niet-endemische
ziekenhuizen
De totale ziektelast als gevolg van MRSA-infecties wordt niet
alleen bepaald door de incidentie van infecties, maar ook door een
toename van het aantal complicaties (zoals sterfte) bij
S. aureus-infecties toe te schrijven aan
meticillineresistentie. We hebben geprobeerd om het additionele
sterfterisico ten gevolge van een MRSA-bacteriëmie ten opzichte van
een MSSA-bacteriëmie te kwantificeren door middel van een
meta-analyse van gepubliceerde observationele cohortstudies waarbij
werd gecorrigeerd voor verstorende factoren. Voor
antibioticaresistente ziekteverwekkers worden co-morbiditeit, ernst
van de ziekte bij aanvang van de bacteriëmie en de adequaatheid van
behandeling beschouwd als de belangrijkste verstorende factoren. In
73 studies was het additionele sterfterisico, niet gecorrigeerd
voor verstorende factoren, ten gevolge van een MRSA-bacteriëmie 13%
hoger dan van een bacteriëmie veroorzaakt door een MSSA. In de 35
van de 73 studies die gecorrigeerd hebben voor verstorende factoren
was de additionele sterfte gedaald tot 9%. Ten slotte waren er 7
studies waarin gecorrigeerd werd voor alle 3 de belangrijkste
verstorende factoren met een gevonden additioneel sterfterisico van
4%.
Conclusies
Naar aanleiding van bovengenoemde onderzoeksresultaten kunnen een aantal lessen worden getrokken voor de klinische praktijk. Ten eerste blijkt meticillineresistentie op zichzelf minder evident geassocieerd te zijn met sterfte dan vooraf werd gedacht. Co-morbiditeit en ernst van de ziekte bij aanvang, beiden geassocieerd met het vóórkomen van meticillineresistentie, lijken een groter effect te hebben op de uitkomst van een patiënt met een S. aureus-bacteriëmie dan meticillineresistentie zelf. Dit suggereert dat, vanuit het perspectief van de patiënt, infectiepreventie vooral gericht moet zijn op S. aureus in het algemeen, onafhankelijk van resistentie voor meticilline. Echter, de toegenomen ziektelast ten gevolge van nosocomiale bacteriëmieën in het algemeen en van S. aureus in het bijzonder, wordt grotendeels bepaald door een toename van het aantal antibioticaresistente ziekteverwekkers. Daarom zal, vanuit een economisch perspectief en vanuit het perspectief van het ziekenhuis het grootste effect op de totale ziektelast worden bereikt door vermindering van het aantal antibioticaresistente ziekteverwekkers, bijvoorbeeld door het verminderen van het antibioticagebruik of door het verbeteren van infectiepreventiemethoden gericht op antibioticaresistente bacteriën, zoals behandeling van dragerschap. Daardoor zal ook de infectiegerelateerde mortaliteit afnemen, wat in het voordeel is van alle betrokken partijen.
Auteur
H.S.M. Ammerlaan
Afdelingen Interne Geneeskunde en Infectieziekten en Medische Microbiologie, Universitair Medisch Centrum Utrecht
Correspondentie:
H.S.M. Ammerlaan | H.Ammerlaan@umcutrecht.nl
The clinical impact of methicillin-resistant Staphylococcus
aureus on morbidity, mortality, and burden of disease
H.S.M. Ammerlaan
Universiteit: Universiteit Utrecht
Promotoren: Prof. dr. M.J.M. Bonten, Universiteit Utrecht,
Prof. dr. J.A.J.W. Kluytmans, Vrije Universiteit Amsterdam, Amphia
Ziekenhuis Breda
ISBN-nummer: 978-90-3935-424-7
http://igitur-archive.library.uu.nl/dissertations/2010-1101-200228/UUindex.html