Op 6 augustus 2010 werd aan de GGD (Gemeentelijke Gezondheidsdienst) Midden-Nederland door een verpleeghuis in Veenendaal een cluster van Meticillineresistente Staphylococcus aureus (MRSA (Methicilline-resistente Staphylococcus aureus))-dragers gemeld. Het ging om een MRSA-cluster met Spa-type 064. In de regio waren in die periode verschillende uitbraken van MRSA, een verband kon echter niet worden aangetoond omdat het vaak om andere Spa-typen ging. In het verleden waren er afspraken gemaakt tussen de verpleeg- en ziekenhuizen over hoe om te gaan met MRSA. Dit netwerk was echter ten tijde van deze casus niet meer actief. Gedurende het verloop van deze uitbraak is het beleid aangepast en ging men over van bron- en contactonderzoek naar massa-screening, waarbij de betrokken afdelingen en alle thuiszorgmedewerkers werden gescreend. Deze 2 maatregelen worden in dit veldbericht tegenover elkaar gezet.
Beschrijving uitbraak
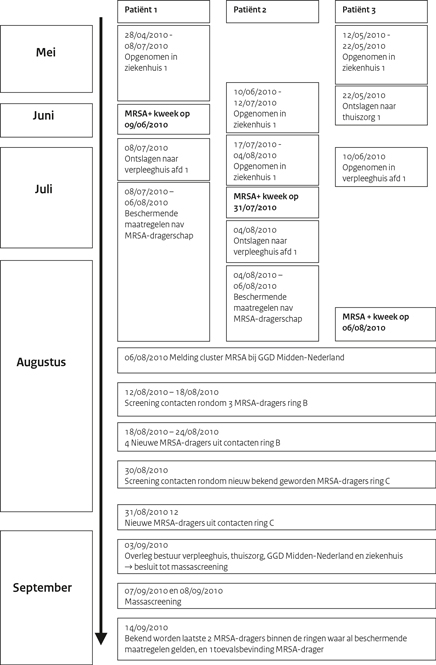
Patiënt 1 was een 88-jarige terminaal zieke dame, bij wie MRSA (Methicilline-resistente Staphylococcus aureus)-dragerschap bekend werd in ziekenhuis 1 op 9 juni 2010. Zij werd op 8 juli 2010 ontslagen uit het ziekenhuis en verhuisde naar afdeling 1 van het verpleeghuis (figuur 1). Vanwege het stadium van haar ziekte, werd in overleg met de microbioloog van het ziekenhuis besloten haar geen dragerschapsbehandeling te geven. Ze werd verzorgd volgens de richtlijn van de Werkgroep Infectie Preventie (WIP (Werkgroep Infectiepreventie)) MRSA Verpleeghuis. (1)
Patiënt 2 was een 79-jarige man van afdeling 1 van het verpleeghuis die op 17 juli 2010 was opgenomen in ziekenhuis 1. Op 31 juli 2010 bleek ook hij MRSA-drager te zijn. Het verpleeghuis werd gewaarschuwd, waarna kweken werden afgenomen bij enkele bewoners en medewerkers. Hierbij werd op 6 augustus 2010 een nieuwe MRSA-drager gevonden: patiënt 3.
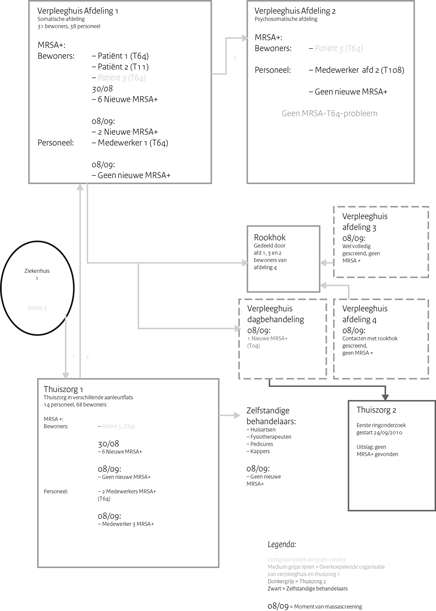
Patiënt 3 was een 79-jarige man die in mei 2010 opgenomen was geweest in ziekenhuis 1. Na ontslag op 22 mei 2010, werd hij tijdelijk verzorgd door thuiszorg 1, waarna hij werd opgenomen op afdeling 1 van het verpleeghuis. (figuur 2) Nog voor de uitslagen van de MRSA-screening naar aanleiding van patiënt 2 bekend waren, was hij overgeplaatst naar afdeling 2. Nadat bij hem het MRSA-dragerschap was vastgesteld, werd hij verzorgd volgens de WIP-richtlijn MRSA Verpleeghuis. (1)
Uit Spa-typering door het RIVM bleek dat patiënt 1 en 3 Spa-type t064 hadden en patiënt 2 spa-type t011.
Contactonderzoek
Naar aanleiding van de melding van het cluster bij de GGD (Gemeentelijke Gezondheidsdienst) werd, in overeenstemming met de WIP-richtlijn MRSA Verpleeghuis, gestart met contactonderzoek op de afdelingen 1 en 2 van het verpleeghuis (figuur 1). (1)
Omdat zowel patiënt 2 als patiënt 3 langer dan 10 dagen onbeschermd waren verzorgd op afdeling 1, werden alle medewerkers van die afdeling gescreend. (1) Omdat patiënt 3 slechts 3 dagen onbeschermd was verzorgd op afdeling 2, werden alleen de medewerkers die directe zorg hadden gegeven gescreend. Van de medewerkers werden inventarisatiekweken afgenomen van keel en neus. Van de bewoners werden inventarisatiekweken afgenomen van keel, neus en perineum. De kweken werden opgehoopt ingezet en er werd PCR (polymerase chain reaction) gedaan.
In deze screeningsronde werd op beide afdelingen een personeelslid met MRSA-dragerschap gevonden. Spa-type t064 op afdeling 1 en Spa-type t108 op afdeling 2. (figuur 2, tabel 1).
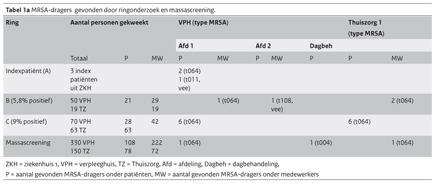
Het bron- en contactonderzoek werd voortgezet door steeds een ring te trekken rondom een gevonden MRSA-drager (ronde B, C), waaruit weer nieuwe MRSA-dragers werden gevonden (tabel 1). Uiteindelijk werden ook MRSA-dragers gevonden bij medewerkers van thuiszorg 1 (figuur 1). Wat opvalt is dat in ronde C meer MRSA-dragers werden geïdentificeerd dan in ronde B. De reden hiervoor is niet te achterhalen. Een hypothese is dat een medewerker sneller MRSA overbrengt dan een patiënt en zo meerdere patiënten kan besmetten. Er waren geen aanwijzingen dat deze verheffing veroorzaakt werd door falen van de hygiënemaatregelen.
Er was in deze uitbraak alleen sprake van ongecompliceerd en gecompliceerd MRSA-dragerschap. Primaire MRSA-infectie was uitgesloten.
Uit de Spa-typering van MRSA-dragers door het RIVM bleek dat het merendeel van hen MRSA-t064 drager was.(2,3) Dit type MRSA werd ook gevonden bij een uitbraak in ziekenhuis 1 in ongeveer dezelfde periode. Het is echter niet bekend of de uitbraak in het verpleeghuis de oorzaak was van de uitbraak in het ziekenhuis of andersom. Tevens is niet te zeggen of er in het verpleeghuis sprake was van een endemische situatie of een epidemie, omdat in de dagelijkse praktijk van het verpleeghuis niet standaard op MRSA wordt getest.
Bij patiënt 2 en de medewerker van afdeling 2 bleek sprake te zijn van veegerelateerde MRSA, respectievelijk t011 en t108. Beide waren in contact geweest met vee maar er waren geen andere personen besmet. Dit ondersteunt het beleid van het verpleeghuis om de medewerker met vee-gerelateerde MRSA te attenderen op het belang van hygiënisch werken, maar deze verder geen aanwezigheidsbeperkingen op te leggen.
Voor alle positieve personeelsleden en bewoners/cliënten werden hygiënemaatregelen genomen volgens de WIP-richtlijnen MRSA Verpleeghuis en MRSA Thuiszorg.(1,4) Daarnaast werd voor de afdelingen die gescreend werden een opnamestop ingesteld. De maatregelen veroorzaakten wat onrust bij een aantal bewoners.
Figuur 1: Tijdslijn uitbraak mei-september 2010
Figuur 2: Schematische casus MRSA. Augstus-september 2010
Massascreening
In de laatste screeningsronde (ronde C) werden 12 MRSA-dragers gevonden. Omdat het cluster inmiddels 19 MRSA-dragers telde, de typering deels nog onbekend was en er verschillende zorgafdelingen en thuiszorgmedewerkers betrokken waren, besloot de raad van bestuur van de overkoepelende zorggroep van het verpleeghuis en thuiszorg 1, over te gaan op massascreening. De afdelingen 1 en 3 van het verpleeghuis werden gescreend, en verder de rookruimtecontacten van afdeling 4, de thuiszorgmedewerkers, de gezondheidsondersteuners (fysiotherapeuten, pedicures, kappers), de huisartsen en de contacten op de afdeling dagbehandeling.
De massascreening werd uitgevoerd op 8 september 2010 en er werden 320 kweken afgenomen bij het verpleeghuis en 150 kweken bij de thuiszorg. Er werden nog 3 MRSA-dragers gevonden (tabel 1). Omdat zij niet eerder waren getest, is niet bekend wanneer zij werden besmet. Aan deze uitslag kunnen daarom geen conclusies worden verbonden over de kwaliteit van de beschermende maatregelen. De drie nieuwe dragers waren een bewoner van afdeling 1, een medewerker van thuiszorg 1 (beiden t064) en een cliënt van de dagbehandeling die werd verzorgd door thuiszorg 2. Deze cliënt had een MRSA t004: een niet veel voorkomend, ziekenhuisgerelateerde MRSA. Dit was een toevalsbevinding. Bron-en contactonderzoek rondom deze cliënt liet geen nieuwe dragers zien.
Alle MRSA-dragers werden behandeld volgens de SWAB-richtlijn.(5) Ongecompliceerd dragerschap werd behandeld met mupirocine-zalf 2% en chloorhexidinezeepoplossing 40 mg/ml.(5) Bij gecompliceerd dragerschap werden deze middelen aangevuld met een systemische behandeling in overleg met de medisch microbioloog van het ziekenhuis. Na de behandeling waren MRSA-dragers MRSA-vrij behalve 1 bewoner bij wie na enkele negatieve kweken, toch een positieve kweek werd afgenomen in januari 2011. Deze bewoner had een verblijfskatheter.
De genomen hygiënemaatregelen zijn geëvalueerd. Er waren verschillende protocollen beschikbaar die zo goed werden opgevolgd dat er eerder teveel dan te weinig hygiënemaatregelen zijn genomen. Na de uitbraak heeft het verpleeghuis voor de duidelijkheid verschillende protocollen samengevoegd.
Discussie
De vraag is wat een goede methode is om controle te krijgen over een uitbraak zoals hier beschreven: het voortzetten van contactonderzoek in het kader van search and destroy, of overgaan tot massascreening.
Op het moment dat nog eens 12 nieuwe MRSA-dragers waren gevonden, leek de verspreiding van MRSA niet meer begrensd. Vanuit de ziekenhuishygiëne werd gepleit voor grootschalig screenen - 480 mensen - mede met het oog op herintroductie van MRSA vanuit het verpleeghuis naar het ziekenhuis. Verder gaf ook het bestuur van de instelling aan over te willen gaan op massascreening.
En tenslotte waren de kosten declarabel bij de Nederlandse Zorg Autoriteit (NZA (Nederlandse Zorgautoriteit)) (bijlage 1).
Het voordeel van massascreening voor de instelling was dat verspreiding en begrenzing van MRSA-dragers binnen relatief korte tijd in beeld kan worden gebracht. Mocht er sprake zijn van een ijsbergeffect, waarbij nog ongeïdentificeerde dragers aanwezig zijn, dan zouden de overige dragers alsnog bekend worden. De GGD ging hiermee akkoord, al ligt deze actie buiten het protocol. Op deze manier werd ook voor de GGD inzichtelijk wat een grootschalige screening oplevert.
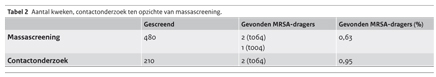
Het voordeel van het voortzetten van bron- en contactonderzoek zou zijn geweest dat men slechts 210 personen hoefde te screenen en dat er minder afdelingen gesloten waren geweest. Afdeling 3 en de dagbehandeling zouden bijvoorbeeld niet gescreend zijn. De 2 t064-MRSA-dragers zouden uiteindelijk ook gevonden zijn in de volgende ring van 210 personen (tabel 2). Alleen de patiënt met de MRSA-t004-stam zou niet gevonden zijn bij screening van de volgende ring. Het is echter de vraag of dit klinische betekenis heeft, omdat de eerste ring rondom deze patiënt geheel negatief bleek.
De normale achtergrondprevalentie van MRSA onder de Nederlandse bevolking is 0,13%. (6,7) Over de prevalentie van MRSA-dragers in verpleeghuizen in Nederland zijn geen recente getallen bekend, maar in een surveillanceproject in 2002 werd een prevalentie van 0.7% gevonden. (8,9,10) Op basis van deze getallen zouden we bij het screenen van in totaal 480 personen in verpleeghuis en thuiszorg verwachten dat maximaal 4 MRSA-dragers gevonden worden. In deze massascreening worden 3 positieven gevonden (0,63%), dit lijkt gelijk aan de achtergrondprevalentie.
Conclusie
De GGD Midden-Nederland zal bij een nieuwe uitbraak terughoudend zijn ten aanzien van massascreening, indien dat afwijkt van het protocol. De meerwaarde van (ongerichte) massascreening is in deze casus naar onze mening niet aangetoond. Gezien het tijdsbeloop zou massascreening op een eerder moment in deze casus ook niet nuttig zijn geweest. De gevonden MRSA-t064-dragers zouden immers ook gevonden zijn als bron- en contactonderzoek was gecontinueerd. Tenslotte blijken ook de kosten, in dit geval ten laste van de NZA, relatief hoog. Het voordeel van massascreening is wel dat uitslagen zekerheid bieden waardoor onrust sneller kan worden beteugeld.
Auteurs
J. Kraan (1), O. Visser (1), M. Toet (2), T. Le (3), J. Schilpzand (4), F. Woonink (1)
- 1. GGD Midden-Nederland, Zeist
- 2. Charim zorggroep, VeenendaalZiekenhuis Gelderse Vallei Ziekenhuis, Ede
- 3. Gelderse Vallei Ziekenhuis, Ede
- 4. Arbo Unie BV, Utrecht
Correspondentie:
J. Kraan | jkraan@ggdmn.nl
Literatuur
- Werkgroep Infectieziekten Preventie. Richtlijn MRSA Verpleeg-huis. Werkgroep infectieziektepreventie januari 2007. Bron: http://www.wip.nl/free_content/Richtlijnen/MRSA%20verpleeghuis071119.pdf
- http://mrsa.rivm.nl/
- http://www.spaserver.ridom.de/
- Werkgroep Infectieziekten Preventie. Richtlijn MRSA Thuiszorg.
Werkgroep infectieziektepreventie januari 2007.
Bron: http://www.wip.nl/free_content/richtlijnen/mrsa%20thuiszorg%20071119.pdf - Stichting Werkgroep Antibioticabeleid. Richtlijn Behandeling MRSA-dragers. Maart 2007.
- Landelijke Coördinatie Infectieziektebestrijding/RIVM. Richtlijn Staphylococcus aureus-infecties, inclusief MRSA. Bron: http://www.rivm.nl/Bibliotheek/Professioneel_Praktisch/Richtlijnen/Infectieziekten/LCI_richtlijnen/LCI_richtlijn_Staphylococcus_aureus_infecties
- H.F.L. Wertheim et al. Low prevalence of methicillin-resistant Staphylococcus aureus (MRSA) at hospital admission in the Netherlands: the value of search and destroy and restrictive antibiotic use. Journal of Hospital Infection (2004) 56, 321–325.
- A.J. de Neeling et al. Het vóórkomen van MRSA bij verpleeghuis-patiënten. Infectieziektebulletin (2003) jaargang 14: nummer 10,394-398
- Gezondheidsraad. MRSA-beleid in Nederland. Den Haag: Gezondheidsraad, 2006; publicatie nr 2006/17.
- B. Hendrickx, R. de Bakker, R. van Hevele, A. Muylaert. MRSA in Zeeuws-Vlaanderen, de problematiek van een grensstreek. Infectieziekten Bulletin: Jaargang 20; Nummer 3, april 2009, blz 103-108.
Bijlage 1 Nederlandse Zorgautoriteit: Beoordelingscriteria voor financiële compensatie bij MRSA in verpleeghuizen (Bron: www.nza.nl)
(…)
Zorg aan MRSA-positieve/-verdachte bewoners in verpleeghuizen
In de verpleeghuizen kan men de MRSA-positieve/-verdachte bewoners verplegen volgens een protocol op basis van de richtlijn van de WIP. Deze vorm van zorg valt binnen de reguliere exploitatiekosten van het verpleeghuis inclusief inventarisatiekweken van de contacten van de betreffende patiënt conform de richtlijn van de WIP-richtlijn.
Extra maatregelen = extra kosten
Indien uit de inventarisatiekweken transmissie van de MRSA is aangetoond naar één of meer medebewoners of personeel, zijn in overleg met een arts-microbioloog en ziekenhuishygiënist bijzondere maatregelen en extra onderzoek noodzakelijk in het kader van “search and destroy”. Deze kosten moeten declarabel zijn via de beleidsregels van CTG (College Tarieven Gezondheidszorg)/ZAio.
(…)
(…)
Eigen risico
Verpleeghuizen zullen bij de exploitatie altijd rekening houden met onvoorziene kosten (niet alleen op het terrein van MRSA) die niet via financieringssystemen te declareren zijn. Om bovenmatige kosten te kunnen declareren dienen deze inzichtelijk gemaakt te worden, hetgeen een goede administratie noodzakelijk maakt. Het is dan ook redelijk dat verpleeghuizen een vergoeding krijgen wanneer de kosten een bepaald bedrag te boven gaan. Gelet op de budgetten van verpleeghuizen lijkt een eigen risicobedrag van € 50.000,– per jaar redelijk.
Zelfstandige instellingen die een eigen exploitatiebudget hebben dat kleiner is dan € 5 miljoen, hebben een eigen risicobedrag naar evenredigheid. Het eigen risico van deze instellingen is 1% van het exploitatiebudget (en dus lager dan de eerdergenoemde € 50.000,–).
(…)
Nederlandse Zorgautoriteit: Nacalculatie kosten MRSA. (Bron: www.nwa.nl)
(…)
Onderdeel 5. Nacalculatie op extra kosten
Omdat onder de oude bekostigingssystematiek de vergoeding voor een leegstandsdag hoger lag, is het drempelbedrag verlaagd van € 50.000,– naar € 25.000,–. Het drempelbedrag heeft betrekking op alle kostenelementen die staan genoemd in onderdeel 3.1 a t/m f.
Met de vergoeding van een MRSA-leegstandsdag (maximaal € 61,98) en een verlaging van het drempelbedrag (van € 50.000,– naar € 25.000,–) wordt een vergelijkbare vergoeding gegeven zoals tot 2010 van toepassing was.